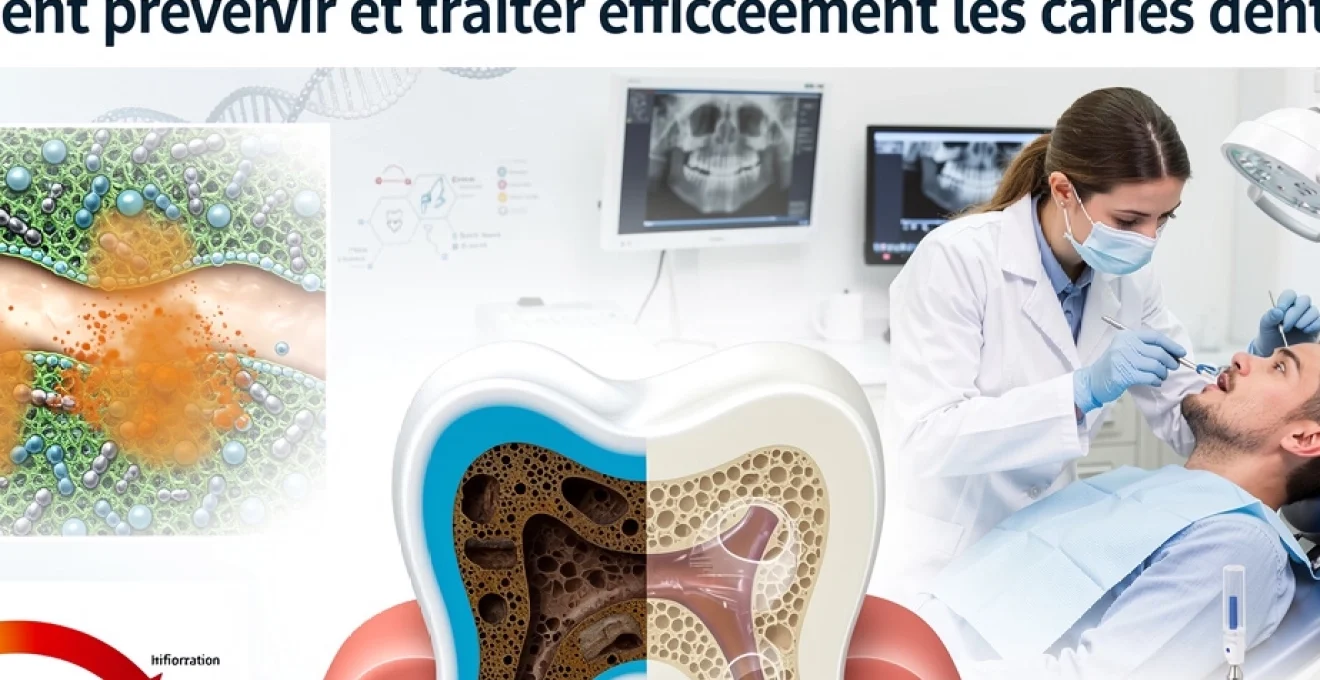
La carie dentaire représente l’une des pathologies les plus répandues au monde, touchant près de 90% de la population adulte selon les données épidémiologiques récentes. Cette affection bucco-dentaire résulte d’un processus complexe de déminéralisation tissulaire orchestré par des micro-organismes pathogènes présents dans la cavité buccale. Contrairement aux idées reçues, les caries ne concernent pas uniquement les enfants, mais constituent un défi sanitaire majeur pour toutes les tranches d’âge. La compréhension des mécanismes physiopathologiques sous-jacents permet aujourd’hui de développer des stratégies préventives et thérapeutiques d’une efficacité remarquable, révolutionnant ainsi la prise en charge de cette pathologie infectieuse.
Mécanismes physiopathologiques de la formation carieuse et facteurs étiologiques
Processus de déminéralisation de l’émail par les acides organiques
Le processus carieux débute invariablement par une altération de l’équilibre minéral de l’émail dentaire, tissu le plus dur de l’organisme humain. Les bactéries cariogènes métabolisent les glucides fermentescibles présents dans l’alimentation, produisant des acides organiques tels que l’acide lactique, acétique et propionique. Ces métabolites acides génèrent une chute du pH local en dessous du seuil critique de 5,5, provoquant la dissolution des cristaux d’hydroxyapatite qui constituent la matrice minérale de l’émail.
Cette déminéralisation initiale se manifeste cliniquement par l’apparition de taches blanches crayeuses, signes précoces d’une lésion carieuse naissante. Le phénomène de déminéralisation-reminéralisation suit un cycle dynamique influencé par de nombreux facteurs environnementaux et biologiques. La progression de la lésion dépend étroitement de la fréquence et de l’intensité des attaques acides, ainsi que de la capacité de défense naturelle de l’organisme.
Rôle du biofilm bactérien et pathogénicité du streptococcus mutans
Le Streptococcus mutans constitue l’agent pathogène principal dans l’initiation du processus carieux. Cette bactérie gram-positive possède une capacité d’adhésion exceptionnelle aux surfaces dentaires grâce à la production d’enzymes glycosyltransférases. Ces enzymes synthétisent des polysaccharides extracellulaires insolubles à partir du saccharose alimentaire, formant une matrice adhésive particulièrement tenace.
Le biofilm bactérien mature, communément appelé plaque dentaire, constitue un écosystème microbien complexe abritant plus de 700 espèces bactériennes différentes. Cette communauté microbienne organisée présente une résistance accrue aux agents antimicrobiens et maintient un environnement acide propice à la déminéralisation. La succession écologique au sein du biofilm favorise progressivement l’implantation d’espèces acidogènes et aciduriques, amplifiant le potentiel cariogène de la plaque dentaire.
Impact du ph salivaire et capacité tampon dans l’équilibre déminéralisation-reminéralisation
La salive joue un rôle fondamental dans la régulation de l’homéostasie buccale et la prévention des lésions carieuses. Son pouvoir tampon, principalement assuré par les systèmes bicarbonate
/phosphate et protéines salivaires, permet de neutraliser les acides produits après chaque prise alimentaire. Lorsque le débit salivaire est suffisant et que le pH remonte rapidement au-dessus du seuil critique, les ions calcium et phosphate présents dans la salive favorisent la reminéralisation des zones initialement déminéralisées.
En situation de hyposialie (sécheresse buccale d’origine médicamenteuse, radiothérapique ou liée à l’âge), cette capacité tampon est fortement diminuée, prolongeant les épisodes de pH acide à la surface de l’émail. Le risque carieux est alors considérablement majoré, en particulier sur les faces radiculaires exposées. C’est pourquoi l’évaluation du débit salivaire, du pH basal et de la qualité de la salive fait partie intégrante du bilan de risque carieux global.
Facteurs génétiques et polymorphismes affectant la susceptibilité carieuse
La susceptibilité aux caries dentaires n’est pas uniquement conditionnée par l’hygiène bucco-dentaire ou l’alimentation. Des facteurs génétiques interviennent également, modulant la résistance de l’émail, la composition salivaire et la réponse immunitaire locale. Des polymorphismes au niveau des gènes codant pour les protéines de la matrice amélaire (comme l’amélogénine ou l’énaméline) ont été associés à des émaux plus poreux, donc plus sensibles à la déminéralisation.
D’autres variations génétiques influencent la sécrétion salivaire, la concentration en ions minéraux ou encore la composition en immunoglobulines A sécrétoires, qui jouent un rôle clé dans la défense contre les bactéries cariogènes. Ainsi, deux individus exposés au même environnement sucré et à des habitudes d’hygiène comparables ne développeront pas nécessairement le même nombre de caries. Comprendre cette susceptibilité individuelle permet de proposer des protocoles de prévention personnalisés, plus intensifs chez les sujets à haut risque génétique.
Stratégies préventives primaires et fluoroprophylaxie systémique
Protocoles d’application topique du fluorure de sodium à 0,05%
Le fluor demeure l’agent de référence pour prévenir la carie dentaire, grâce à sa capacité à favoriser la reminéralisation et à rendre l’émail plus résistant aux attaques acides. L’utilisation quotidienne de solutions ou gels au fluorure de sodium 0,05 % constitue une stratégie simple et efficace, en complément du dentifrice fluoré. Ce type de bain de bouche est particulièrement indiqué chez les patients à risque carieux élevé (porteurs d’appareils orthodontiques, hyposialie, antécédents de caries multiples).
Le protocole classique recommande un rinçage une fois par jour, de préférence le soir après le brossage, pendant 1 minute, suivi d’une expectoration sans rinçage à l’eau afin de prolonger le contact du fluor avec l’émail. Chez l’adulte, cette approche de fluoroprophylaxie topique réduit significativement l’incidence des nouvelles lésions carieuses, à condition d’être intégrée dans une routine d’hygiène régulière. En cas de risque très élevé, le dentiste peut proposer des gels fluorés à 0,2 % à utiliser une à deux fois par semaine sous contrôle professionnel.
Efficacité des vernis fluorés duraphat et fluor protector
Les vernis fluorés, tels que Duraphat (5 % de fluorure de sodium) ou Fluor Protector (fluorure de silane), représentent une option préventive de choix pour les surfaces dentaires à forte susceptibilité carieuse. Appliqués en cabinet dentaire, ces vernis forment un film adhérent qui libère progressivement du fluor à l’interface émail-salive pendant plusieurs heures. Ils sont particulièrement indiqués sur les collets exposés, les sillons profonds ou les zones de déminéralisation initiale visibles sous forme de taches blanches.
Les études cliniques montrent une réduction pouvant atteindre 40 à 50 % de l’incidence carieuse chez les patients bénéficiant d’applications régulières, généralement tous les 3 à 6 mois selon le niveau de risque. Pour vous, cela signifie qu’un simple geste préventif en consultation peut renforcer durablement vos dents, notamment si vous souffrez de sécheresse buccale ou si vous suivez un traitement favorisant les caries. Les vernis fluorés s’intègrent ainsi dans une stratégie globale de prévention personnalisée, définie après évaluation du risque carieux individuel.
Scellement prophylactique des sillons avec résines composites
Les faces occlusales des molaires et prémolaires présentent des sillons et puits profonds, véritables pièges à plaque dentaire où les poils de la brosse ne pénètrent pas facilement. Le scellement prophylactique par résine composite fluide ou sealant résiné constitue une mesure préventive hautement efficace, notamment chez l’enfant et l’adolescent, mais aussi chez l’adulte à risque carieux élevé. Le principe consiste à obturer ces reliefs anatomiques afin de créer une surface lisse, plus aisée à nettoyer.
La procédure est indolore : après un nettoyage soigneux de la surface dentaire, l’émail est conditionné, puis la résine est appliquée et photopolymérisée. De nombreuses études rapportent une réduction de plus de 70 % des caries occlusales sur les dents scellées par rapport aux dents non scellées. Un contrôle régulier est toutefois nécessaire pour vérifier l’intégrité des scellants et les renouveler si besoin. En optant pour un scellement préventif des sillons, vous limitez considérablement le risque de caries sur les dents postérieures, souvent les plus difficiles à restaurer.
Contrôle nutritionnel et limitation des glucides fermentescibles
Au-delà des soins locaux, la prévention des caries dentaires repose sur une gestion raisonnée des apports sucrés. Les glucides fermentescibles (saccharose, glucose, fructose, amidons raffinés) constituent le substrat énergétique des bactéries cariogènes. Ce n’est pas seulement la quantité, mais surtout la fréquence de consommation qui influence le risque carieux : chaque prise sucrée entraîne une chute du pH au niveau de la plaque, qui met 30 à 60 minutes à se normaliser.
Pour protéger vos dents, il est recommandé de limiter les collations sucrées entre les repas et de réserver les aliments sucrés aux moments des repas principaux, lorsque la salive est plus abondante. Les boissons sucrées ou acides sirotées tout au long de la journée sont particulièrement délétères. Privilégier l’eau comme boisson principale, consommer des fruits frais plutôt que des jus et intégrer des aliments riches en fibres contribue à maintenir un environnement buccal plus favorable. Une approche nutritionnelle adaptée, associée à l’hygiène et au fluor, constitue l’un des piliers majeurs de la prévention primaire des caries dentaires.
Techniques de diagnostic précoce et classification ICDAS
Le diagnostic précoce de la carie dentaire permet de mettre en œuvre des traitements minimement invasifs et de préserver au maximum les tissus sains. La classification ICDAS (International Caries Detection and Assessment System) s’est imposée comme un système de référence pour évaluer le stade de développement d’une lésion carieuse, de la simple altération de surface à la cavité profonde. Elle repose sur une observation clinique rigoureuse de l’émail sec et humide, associée si besoin à des examens radiographiques.
Le score ICDAS s’échelonne de 0 (aucune lésion visible) à 6 (cavitation étendue avec dentine exposée), en passant par des stades précoces caractérisés par des modifications de la translucidité et de la couleur de l’émail. Pourquoi est-ce important pour vous ? Parce qu’une lésion classée ICDAS 1 ou 2 peut souvent être stabilisée par des mesures préventives intensives (fluor, contrôle de plaque, ajustement alimentaire), sans avoir recours à la fraise. Les technologies d’imagerie avancées, comme la transillumination par fibre optique (FOTI) ou les caméras à fluorescence, complètent ce diagnostic en permettant de détecter des lésions interproximales invisibles à l’œil nu, renforçant ainsi la capacité du praticien à intervenir le plus tôt possible.
Approches thérapeutiques conservatrices et restauratrices
Infiltration résineuse ICON pour lésions proximales initiales
Lorsque la carie est détectée à un stade précoce, avant l’apparition d’une cavité franche, il est possible de recourir à des techniques non invasives comme l’infiltration résineuse ICON. Ce procédé est particulièrement indiqué pour les lésions proximales initiales (entre les dents) et les taches blanches post-orthodontiques. L’objectif est de pénétrer la zone déminéralisée avec une résine fluide à haut pouvoir de diffusion, afin de stopper la progression de la carie et de renforcer mécaniquement l’émail.
Concrètement, la surface est préalablement conditionnée pour ouvrir les pores de l’émail, puis la résine est appliquée et laissée en place le temps d’une infiltration optimale avant d’être photopolymérisée. L’analogie avec un matériau consolidant injecté dans une pierre poreuse est souvent parlante : on ne retire pas la matière, on la stabilise de l’intérieur. Cette approche permet d’éviter ou de retarder le recours au fraisage et au plombage, tout en améliorant l’esthétique des taches blanches. Elle illustre parfaitement l’évolution vers une odontologie centrée sur la préservation tissulaire maximale.
Reminéralisation assistée par phosphopeptides de caséine CPP-ACP
Les complexes CPP-ACP (phosphopeptides de caséine – phosphate de calcium amorphe) constituent une avancée majeure dans le domaine de la reminéralisation guidée. Dérivés de la caséine du lait, ces phosphopeptides stabilisent des concentrations élevées de calcium et de phosphate sous une forme biodisponible, favorisant leur diffusion dans les zones d’émail déminéralisé. Utilisés sous forme de crèmes, de gels ou intégrés à certains dentifrices, ils complètent l’action du fluor, notamment dans les lésions précoces sans cavitation.
Chez les patients à risque carieux élevé, l’application régulière de produits contenant du CPP-ACP, en particulier le soir après le brossage, permet de renforcer les zones fragilisées et de réduire la sensibilité dentaire. On peut comparer cette approche à un “pansement minéral” qui nourrit la dent en profondeur. Bien entendu, ces produits ne remplacent pas le brossage ni les visites chez le dentiste, mais ils représentent un outil supplémentaire pour stabiliser les lésions initiales, en particulier chez les adolescents en traitement orthodontique ou les adultes présentant de nombreuses taches blanches active.
Restaurations directes en composite nanohybride
Lorsque la carie a entraîné une cavitation nécessitant une restauration, les composites nanohybrides constituent aujourd’hui la solution de choix pour la plupart des obturations directes. Ces matériaux résineux, chargés en particules de taille nano- et micrométrique, offrent un excellent compromis entre résistance mécanique, polissabilité et esthétique. Ils permettent de reproduire fidèlement la teinte et la forme de la dent, tout en assurant une bonne intégrité marginale lorsque les protocoles d’adhésion sont rigoureusement respectés.
Le traitement consiste à éliminer sélectivement les tissus infectés, à conditionner la dentine et l’émail, puis à appliquer un système adhésif avant la mise en place du composite par stratification. Cette technique par couches successives limite les contraintes de retrait de polymérisation et améliore la longévité de la restauration. Pour vous, l’avantage est double : une dent restaurée de manière fonctionnelle et esthétique, avec une quantité de tissu sain sacrifié réduite au strict minimum grâce aux principes de dentisterie adhésive moderne.
Technique d’excavation sélective et préservation pulpaire
Dans les lésions carieuses profondes, l’objectif thérapeutique est de supprimer l’infection tout en préservant la vitalité pulpaire chaque fois que possible. La technique d’excavation sélective consiste à retirer de façon complète la dentine infectée en périphérie de la cavité, tout en laissant en place une fine couche de dentine ramollie mais non infectée au voisinage de la pulpe. Cette dentine résiduelle est ensuite recouverte d’un matériau bioactif (hydroxyde de calcium, silicate de calcium de type MTA ou biodentine) avant d’être restaurée de manière étanche.
Pourquoi ne pas tout retirer ? Parce qu’une excavation trop agressive risque de provoquer une exposition pulpaire, menant à un traitement de canal qui aurait pu être évité. En laissant une épaisseur protectrice et en assurant un scellement hermétique, on permet à la dentine de se réparer par la formation de dentine tertiaire, tout en stoppant la progression des bactéries. Cette approche illustre la philosophie actuelle de la dentisterie minimalement invasive : traiter la carie tout en respectant les capacités biologiques de défense et de régénération de la pulpe.
Technologies innovantes et thérapies émergentes
Les progrès technologiques transforment progressivement la prise en charge des caries dentaires, tant sur le plan diagnostique que thérapeutique. Les lasers dentaires Er:YAG et Nd:YAG permettent notamment une préparation des cavités avec moins de vibrations et parfois sans anesthésie, ce qui améliore le confort des patients anxieux. Ils sont également utilisés pour la désinfection des canaux radiculaires ou des lésions carieuses profondes, en complément des méthodes mécaniques classiques.
Parallèlement, la recherche s’intéresse au développement de matériaux bioactifs capables de libérer en continu des ions calcium, phosphate et fluor, favorisant la reminéralisation de l’émail et de la dentine périphériques. Des vernis antibactériens à base de peptides antimicrobiens, des composites incorporant des nanoparticules d’argent ou de verre bioactif, ainsi que des agents de reminéralisation guidée font l’objet d’études prometteuses. On peut comparer ces matériaux à des “restaurations intelligentes” qui ne se contentent pas de combler un trou, mais participent activement à la défense anti-caries.
À plus long terme, des approches de régénération tissulaire ciblant la dentine et la pulpe, via des biomolécules ou des cellules souches, laissent entrevoir la possibilité de réparer une dent sans recourir systématiquement au traitement endodontique. Si ces thérapies ne sont pas encore disponibles en pratique courante, elles illustrent l’évolution vers une odontologie toujours plus conservatrice et biologique. Pour vous, l’enjeu est clair : bénéficier à terme de traitements plus doux, plus durables et mieux adaptés à votre profil de risque carieux.
Protocoles de suivi longitudinal et maintenance préventive
La prévention et le traitement des caries dentaires ne s’arrêtent pas à la pose d’un plombage ou à l’application d’un vernis fluoré. Une maintenance préventive structurée est indispensable pour assurer la stabilité des résultats dans le temps. Elle repose sur des visites de contrôle régulières, généralement tous les 6 à 12 mois en fonction du risque carieux, incluant un examen clinique complet, un contrôle de la plaque, un nettoyage professionnel et, si nécessaire, des radiographies de surveillance.
Lors de ces séances, le praticien réévalue le profil de risque du patient : nouvelles habitudes alimentaires, changements médicamenteux, apparition d’une sécheresse buccale, évolution de la motivation en matière d’hygiène. Des ajustements du plan de prévention (fréquence des vernis fluorés, prescription de bains de bouche fluorés, recours à des produits de reminéralisation) peuvent alors être proposés. Vous êtes ainsi accompagné dans la durée, ce qui augmente considérablement vos chances de conserver des dents saines tout au long de la vie.
Enfin, la dimension éducative du suivi est essentielle : démonstration des techniques de brossage, choix de la brosse et du dentifrice adaptés, conseils sur les collations et les boissons, identification des situations à risque (travail de nuit, grignotage, sport avec boissons énergétiques, etc.). En adoptant une approche proactive et en collaborant étroitement avec votre équipe soignante, vous transformez la lutte contre les caries dentaires en un véritable programme de santé bucco-dentaire personnalisé, axé sur la prévention plutôt que sur la réparation.