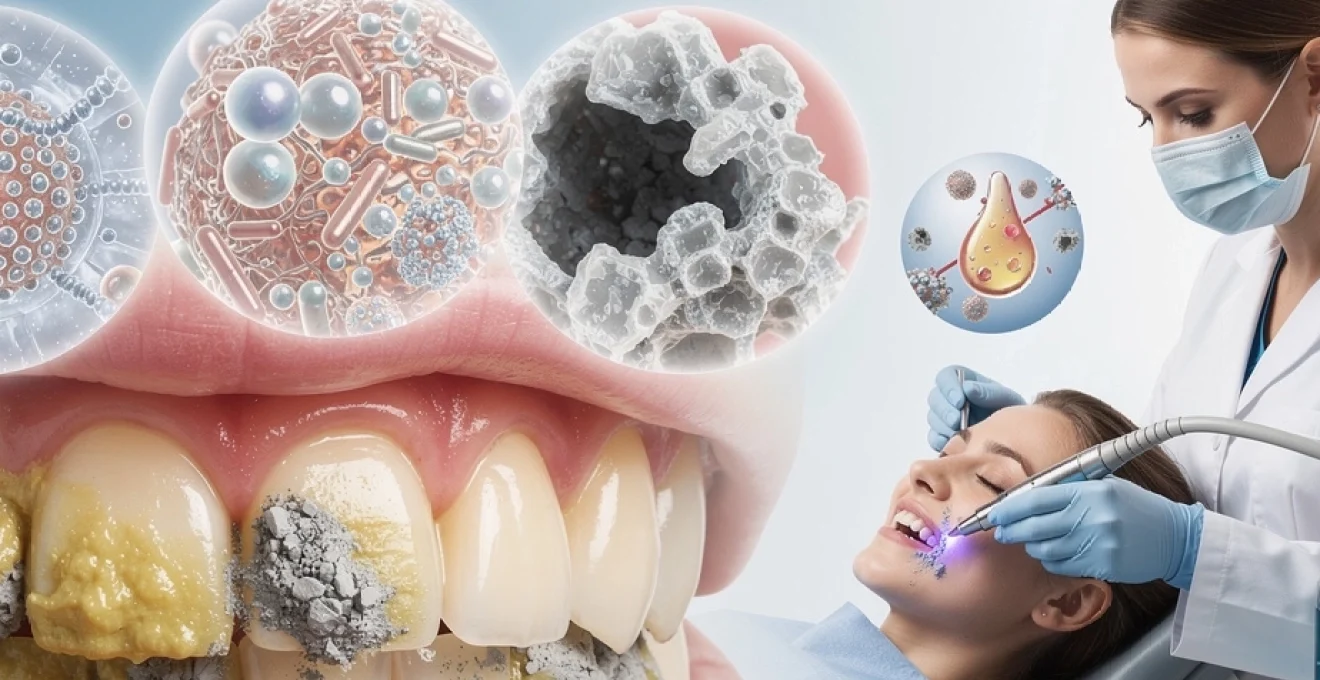
La plaque dentaire représente l’un des défis majeurs de la santé bucco-dentaire moderne. Ce biofilm bactérien complexe se développe continuellement sur nos dents, créant un environnement propice aux pathologies parodontales et carieuses. Comprendre les mécanismes biologiques qui régissent sa formation permet d’adopter des stratégies de prévention et d’élimination plus efficaces. La lutte contre cette accumulation microbienne nécessite une approche multidisciplinaire, combinant techniques mécaniques, agents chimiques et innovations technologiques pour préserver la santé parodontale à long terme.
Mécanismes biologiques de formation du biofilm bactérien oral
La formation de la plaque dentaire s’apparente à un processus de colonisation microbienne hautement organisé. Cette séquence débute par l’adhésion de micro-organismes pionniers sur la pellicule acquise, une fine couche protéique qui se dépose naturellement sur l’émail dentaire. Les interactions moléculaires complexes entre les bactéries et cette surface conditionnée déterminent l’architecture future du biofilm. Cette organisation spatiale influence directement la virulence du consortium microbien et sa résistance aux traitements antimicrobiens conventionnels.
Adhésion primaire des streptocoques mutans sur la pellicule acquise
Les Streptococcus mutans constituent les colonisateurs primaires de la pellicule acquise grâce à leurs protéines d’adhérence spécialisées. Ces micro-organismes possèdent des adhésines de surface qui reconnaissent spécifiquement les récepteurs protéiques de la pellicule, notamment les protéines riches en proline et les mucines salivaires. L’efficacité de cette adhésion initiale dépend du potentiel électrostatique de la surface dentaire et des forces de Van der Waals qui stabilisent les interactions bactérie-substrat.
Prolifération bactérienne et sécrétion de la matrice extracellulaire
Une fois fixées, les bactéries pionnières entrent dans une phase de multiplication rapide et synthétisent une matrice extracellulaire protectrice. Cette matrice, composée principalement de polysaccharides extracellulaires comme les glucanes et les fructanes, confère au biofilm ses propriétés de cohésion et de résistance. La production de ces exopolymères dépend de la disponibilité en substrats fermentescibles et crée un microenvironnement favorable à l’établissement d’espèces bactériennes secondaires plus exigeantes.
Maturation du biofilm par colonisation secondaire d’actinomyces viscosus
Actinomyces viscosus représente l’un des colonisateurs secondaires les plus importants dans la maturation du biofilm dentaire. Ces bactéries filamenteuses créent une architecture tridimensionnelle complexe qui augmente considérablement l’épaisseur de la plaque. Leur capacité à métaboliser une large gamme de substrats organiques leur permet de prospérer dans les couches profondes du biofilm, où les conditions d’oxygénation sont limitées. Cette colonisation secondaire marque la transition vers un écosystème microbien mature et diversifié.
Processus de minéralisation et transformation en tartre dentaire
La transformation de la plaque en tartre résulte d’un processus de calcification progressive impliquant la précipitation de phosphate de calcium et de carbonate de calcium. Cette minéralisation débute généralement dans les 48 à 72 heures suivant la formation initiale de la plaque, particulièrement dans les zones de stagnation salivaire
au voisinage des glandes salivaires. Une fois cristallisé, ce tartre dentaire offre une surface rugueuse et poreuse qui retient encore davantage de bactéries et de pigments alimentaires. On entre alors dans un véritable cercle vicieux : plus le tartre s’accumule, plus la plaque dentaire se reforme rapidement autour de ces « croûtes » minéralisées. À ce stade, aucune technique d’hygiène à domicile ne permet de l’éliminer complètement : seule une intervention professionnelle de détartrage peut rompre ce cycle et assainir les surfaces dentaires.
Facteurs environnementaux et métaboliques influençant l’accumulation de plaque
Si la plaque dentaire se forme chez tout le monde, son volume et sa vitesse d’accumulation varient fortement d’un individu à l’autre. Cette variabilité s’explique par des facteurs environnementaux (alimentation, tabac, hygiène) mais aussi par des paramètres biologiques comme le pH salivaire ou le débit de salive. Comprendre ces déterminants permet de mieux personnaliser les stratégies de prévention et de contrôle de la plaque dentaire. Vous vous demandez pourquoi, malgré un brossage correct, vous produisez « plus de tartre » que d’autres ? La réponse se trouve souvent dans ces facteurs invisibles.
Impact du ph salivaire sur la croissance de porphyromonas gingivalis
Le pH salivaire joue un rôle central dans l’équilibre du microbiote oral. Porphyromonas gingivalis, bactérie clé des maladies parodontales, prolifère préférentiellement dans des environnements légèrement basiques et pauvres en oxygène, comme les poches gingivales profondes. Lorsque le pH de la salive se maintient au-dessus de 7, les systèmes tampons naturels limitent l’acidité, mais favorisent aussi la survie de ces bactéries anaérobies pathogènes. À l’inverse, des épisodes répétés de pH très acide (après des prises sucrées fréquentes) déminéralisent l’émail, augmentant le risque de caries tout en modifiant la composition du biofilm.
Chez certains patients, une salive plus basique se traduit par une tendance accrue à la calcification de la plaque et donc à la formation de tartre dentaire. Ce profil se rencontre notamment chez les grands consommateurs de produits laitiers ou de compléments calciques, mais aussi chez des sujets présentant des particularités métaboliques. Une mesure simple du pH salivaire en cabinet permet d’orienter les conseils d’hygiène : par exemple, insister davantage sur le détartrage régulier pour les profils « hyper-calcifiants », ou recommander des fluorures topiques renforcés pour les profils à pH acide cario-sensible. Ainsi, la prise en compte du pH transforme la prévention de la plaque dentaire en approche réellement sur mesure.
Rôle des substrats fermentescibles dans la production d’acides organiques
Les substrats fermentescibles – essentiellement les sucres simples et les amidons raffinés – sont le carburant principal des bactéries responsables de la plaque dentaire. Quand vous consommez des boissons sucrées, des pâtisseries ou des encas riches en glucides, les streptocoques cariogènes métabolisent rapidement ces sucres en acides organiques, comme l’acide lactique. Ces acides abaissent le pH à la surface de l’émail, déclenchant des cycles répétés de déminéralisation. On peut comparer ce phénomène à une pluie acide locale, qui ronge progressivement la couche protectrice de la dent.
Au-delà de la quantité totale de sucre ingérée, c’est surtout la fréquence des apports qui conditionne le risque. Grignoter plusieurs fois par jour maintient la plaque dentaire dans un état d’acidification quasi permanent, laissant peu de temps à la salive pour neutraliser les acides et reminéraliser l’émail. À l’inverse, consommer les sucres au cours des repas principaux, associés à des aliments fibreux (légumes croquants, fruits frais), limite l’impact acidogène. Une stratégie simple pour réduire l’accumulation de plaque consiste donc à espacer les prises sucrées, privilégier les « vrais repas » et terminer par un aliment croquant ou un verre d’eau pour aider à rincer les surfaces dentaires.
Variations circadiennes du flux salivaire et défenses antimicrobiennes
Le flux salivaire n’est pas constant au cours de la journée : il suit un rythme circadien étroitement lié au cycle veille-sommeil. Pendant la journée, la salivation est stimulée par la mastication, la parole et la stimulation sensorielle, ce qui favorise l’élimination mécanique des bactéries et des débris alimentaires. La salive apporte également des composants antimicrobiens naturels comme la lactoferrine, le lysozyme et les IgA sécrétoires, qui limitent l’adhésion et la prolifération microbienne. On peut voir la salive comme un « système d’irrigation » et de défense, qui nettoie en continu les surfaces dentaires.
La nuit, en revanche, le débit salivaire chute drastiquement, parfois jusqu’à 10 fois moins que durant la journée. Cette diminution crée des conditions idéales pour la stagnation de la plaque dentaire, l’acidification locale et la prolifération d’espèces plus virulentes. C’est pourquoi l’absence de brossage avant le coucher est particulièrement délétère : le biofilm accumulé reste en place pendant plusieurs heures, sans dilution ni neutralisation. Pour optimiser la lutte contre la plaque dentaire, il est donc essentiel d’effectuer un brossage minutieux le soir, de limiter les prises alimentaires tardives et, en cas de sécheresse buccale (médicaments, apnée du sommeil, respiration buccale), de discuter avec le dentiste de solutions comme les substituts salivaires ou l’humidification nocturne.
Techniques mécaniques professionnelles de débridement parodontal
Lorsque la plaque dentaire s’est transformée en tartre et que le biofilm s’est infiltré sous la gencive, l’hygiène quotidienne ne suffit plus. Un débridement parodontal professionnel devient alors indispensable pour rompre la structure du biofilm, éliminer les dépôts calcifiés et permettre aux tissus de cicatriser. Ce traitement repose sur un arsenal de techniques mécaniques complémentaires, sélectionnées en fonction de la sévérité de la maladie, de l’accessibilité des zones à traiter et du confort du patient. Vous avez peut-être déjà entendu parler de « détartrage » ou de « surfaçage radiculaire » lors d’une visite chez votre dentiste : voyons ce qui se cache derrière ces termes.
Détartrage ultrasonique avec inserts gracey spécialisés
Le détartrage ultrasonique constitue aujourd’hui la première ligne de traitement pour retirer rapidement de larges volumes de tartre supra-gingival et sous-gingival peu profond. Les appareils ultrasoniques utilisent des vibrations de haute fréquence transmises à des inserts métalliques fins, qui fragmentent mécaniquement le tartre. Un jet d’eau continu refroidit l’insert, chasse les débris et crée un effet de cavitation capable de perturber le biofilm bactérien. Cette association vibration-eau permet un nettoyage efficace tout en réduisant la durée de la séance par rapport au détartrage manuel exclusif.
Les inserts de type Gracey ultrasoniques, spécialement courbés et calibrés pour différentes zones (antérieures, postérieures, mésiales, distales), améliorent l’accès aux poches parodontales profondes. Ils épousent la morphologie radiculaire, limitant le risque de sur-instrumentation et de perte inutile de cément. Pour le patient, l’inconfort est généralement modéré et peut être contrôlé par une anesthésie locale si nécessaire. Le détartrage ultrasonique constitue ainsi une étape clé pour réduire rapidement la charge de plaque dentaire minéralisée et préparer le terrain aux instruments manuels de finition.
Surfaçage radiculaire manuel par curettes de McCall
Le surfaçage radiculaire est une procédure de précision visant à lisser les surfaces des racines après élimination du tartre. Les curettes de McCall, outils manuels à bords tranchants, sont spécialement conçues pour racler le cément contaminé et les endotoxines bactériennes adhérant aux parois radiculaires. En éliminant ces couches infectées et rugueuses, le praticien favorise la ré-attache des fibres gingivales et la réduction des poches parodontales. On peut comparer ce geste à un « polissage profond » de la racine, qui transforme une surface hostile en support compatible avec la cicatrisation.
Cette technique exige une grande sensibilité tactile et une connaissance fine de l’anatomie radiculaire, car il s’agit de retirer suffisamment de tissu contaminé sans affaiblir la structure de la dent. Le surfaçage radiculaire est souvent réalisé sous anesthésie locale quadrant par quadrant, afin de garantir le confort du patient. Après quelques semaines, une diminution significative du saignement au sondage, de la profondeur des poches et de la mobilité dentaire peut être observée, à condition bien sûr que le patient maintienne une hygiène rigoureuse pour contrôler la reformation de la plaque dentaire.
Aéropolissage glycine pour élimination du biofilm sous-gingival
L’aéropolissage à base de poudre de glycine représente une innovation majeure pour le traitement minimalement invasif du biofilm supra- et sous-gingival. Cette technologie projette, sous pression contrôlée, un mélange d’air, d’eau et de poudre de glycine à grain très fin (environ 25 µm) sur les surfaces dentaires. Les particules de glycine désorganisent mécaniquement le biofilm sans abîmer l’émail ni le cément, ce qui en fait une approche particulièrement intéressante pour les patients à risque élevé de perte tissulaire. On peut l’imaginer comme un « sablage ultra-doux » ciblant spécifiquement la plaque dentaire.
Utilisé avec des embouts spécifiques sous-gingivaux, l’aéropolissage permet d’atteindre des poches allant jusqu’à 5 mm de profondeur et de réduire significativement la charge bactérienne parodontopathogène. Plusieurs études cliniques ont montré une diminution rapide de l’inflammation gingivale et une meilleure tolérance rapportée par les patients, comparativement à un débridement mécanique exclusif. Cette technique ne remplace pas totalement le détartrage et le surfaçage, mais elle les complète en optimisant l’élimination du biofilm dentaire résiduel, notamment autour des implants ou des zones anatomiquement complexes.
Thérapie photodynamique antimicrobienne au bleu de méthylène
La thérapie photodynamique antimicrobienne (aPDT) au bleu de méthylène constitue une approche complémentaire non antibiotique pour cibler sélectivement les bactéries parodontopathogènes au sein du biofilm. Le principe repose sur l’application locale d’un colorant photosensibilisant, comme le bleu de méthylène, qui s’accumule préférentiellement dans les membranes bactériennes. Lorsqu’il est exposé à une lumière de longueur d’onde spécifique (souvent dans le rouge), ce colorant génère des espèces réactives de l’oxygène capables de détruire les cellules microbiennes par oxydation.
Cette technique est particulièrement intéressante pour les poches profondes ou les sites réfractaires où la plaque dentaire est difficile à éradiquer par mécanique seule. L’aPDT n’induit pas de résistance bactérienne connue, contrairement à certains antibiotiques systémiques, et peut être répétée sans effets secondaires majeurs. Dans un protocole de débridement parodontal moderne, elle s’intègre généralement après le surfaçage radiculaire, en tant que renfort local pour diminuer davantage la charge de Porphyromonas gingivalis, Tannerella forsythia et autres espèces associées à la parodontite. Pour le patient, la procédure est rapide, peu invasive et souvent bien acceptée.
Protocoles chimiques et enzymatiques de contrôle microbien
En complément des techniques mécaniques, les agents chimiques et enzymatiques jouent un rôle essentiel dans la maîtrise de la plaque dentaire entre les visites professionnelles. Leur objectif n’est pas de remplacer le brossage ou le détartrage, mais de réduire la virulence du biofilm, d’en limiter la recolonisation et de contrôler l’inflammation gingivale. On distingue principalement les antiseptiques classiques, comme la chlorhexidine, les enzymes capables de déstructurer la matrice du biofilm, et certaines huiles essentielles aux propriétés antibactériennes documentées. Comment intégrer ces solutions sans perturber l’équilibre du microbiote oral ?
Bains de bouche chlorhexidine 0,12% et résistance bactérienne
Les bains de bouche à base de digluconate de chlorhexidine 0,12 % sont considérés comme la référence pour le contrôle chimique à court terme de la plaque dentaire et de la gingivite. La chlorhexidine se fixe fortement sur les surfaces dentaires, la muqueuse et la pellicule acquise, puis est relarguée progressivement, assurant ainsi une activité substantielle pendant plusieurs heures. Elle agit en perturbant la membrane cellulaire des bactéries, entraînant leur mort ou leur incapacité à adhérer et à s’organiser en biofilm. Utilisée en cure de 2 à 4 semaines, elle permet une réduction significative des indices de plaque et de saignement gingival.
Cependant, un usage prolongé ou non encadré de la chlorhexidine n’est pas recommandé. Outre les effets secondaires connus (colorations brunes des dents, altération du goût, irritation muqueuse), des études récentes s’interrogent sur l’émergence potentielle de souches bactériennes moins sensibles et sur l’impact sur le microbiote oral global. Il est donc préférable de réserver ces bains de bouche aux périodes de traitement intensif (post-chirurgie, poussée de gingivite ou parodontite), sous contrôle du chirurgien-dentiste. Au quotidien, un rince-bouche plus doux, associé à un brossage mécanique rigoureux, reste la base pour limiter l’accumulation de plaque dentaire.
Enzymes protéolytiques lysozyme contre les biofilms matures
Les enzymes protéolytiques, et en particulier le lysozyme, constituent une piste intéressante pour fragiliser la structure des biofilms dentaires matures. Présent naturellement dans la salive et les sécrétions corporelles, le lysozyme hydrolyse certains composants de la paroi bactérienne, notamment des bactéries Gram positives. Intégré à des dentifrices ou des gels buccaux, il contribue à réduire la cohésion du biofilm et à rendre les bactéries plus sensibles au brossage mécanique et aux autres agents antimicrobiens. On peut assimiler son action à celle d’un « dissolvant sélectif » qui affaiblit le ciment biologique maintenant les bactéries ensemble.
Associé à d’autres enzymes (comme la lactoperoxydase ou la glucose-oxydase), le lysozyme participe à des systèmes enzymatiques dits « bio-mimétiques » qui renforcent les défenses naturelles de la salive. Ces formulations visent moins à stériliser la bouche qu’à rétablir un équilibre écologique favorable, limitant l’hypercroissance des espèces pathogènes. Pour les patients à forte tendance à la plaque dentaire ou souffrant de xérostomie, l’utilisation régulière de ces produits peut représenter un complément utile, à condition de rester couplée à une hygiène mécanique irréprochable.
Huiles essentielles eucalyptol et thymol en solution antiseptique
Les huiles essentielles comme l’eucalyptol, le thymol, le menthol ou le salicylate de méthyle sont intégrées depuis plusieurs décennies dans certaines solutions antiseptiques buccales. Leur intérêt réside dans leur action synergique sur la perméabilité des membranes bactériennes et la déstabilisation de la matrice du biofilm. Des études cliniques ont montré qu’un usage régulier de bains de bouche contenant ce type de combinaison permet de réduire la plaque dentaire et l’inflammation gingivale, en complément du brossage. Leur profil d’effets secondaires est généralement plus favorable que celui de la chlorhexidine, notamment en ce qui concerne les colorations dentaires.
Il convient toutefois de rappeler que ces produits ne doivent pas être considérés comme des « raccourcis » permettant de compenser un brossage insuffisant. Utilisés deux fois par jour après le nettoyage mécanique, ils prolongent l’effet antiseptique et retardent la reformation d’un biofilm hautement pathogène. Pour certains profils sensibles aux irritations, des formulations sans alcool peuvent être privilégiées afin d’éviter la sécheresse buccale. Un échange avec votre dentiste permettra de choisir la solution antiseptique la plus adaptée à votre situation clinique et à vos objectifs de contrôle de la plaque dentaire.
Innovations technologiques en hygiène bucco-dentaire domestique
Les dernières années ont vu l’émergence de nombreuses innovations destinées à améliorer l’élimination quotidienne de la plaque dentaire à domicile. Brosses à dents électriques connectées, capteurs de pression, jets dentaires intelligents, applications de suivi personnalisées : autant d’outils qui visent à compenser les limites de la technique manuelle et à renforcer l’adhésion aux routines d’hygiène. Face à cette offre croissante, il peut être difficile de s’y retrouver : quelles technologies apportent un réel bénéfice clinique, et comment les intégrer de façon cohérente à votre routine ?
Les brosses à dents électriques soniques et oscillo-rotatives ont démontré, dans plusieurs méta-analyses, une efficacité supérieure au brossage manuel pour la réduction de la plaque et de la gingivite, à condition d’être utilisées correctement pendant au moins deux minutes. Certaines intègrent désormais des capteurs de mouvement et des applications mobiles qui guident en temps réel le geste de brossage, repèrent les zones oubliées et enregistrent l’assiduité. Ce retour d’information, proche d’un « coaching numérique », peut être particulièrement utile pour les patients ayant du mal à maintenir une hygiène régulière ou présentant une dextérité limitée.
Les hydropulseurs (jets dentaires) représentent un autre progrès significatif, surtout chez les porteurs d’implants, de prothèses ou d’appareils orthodontiques. En projetant un jet d’eau pulsé ou un mélange eau-air, ils délogent une partie de la plaque dentaire et des débris alimentaires dans les zones difficiles d’accès, notamment les embrasures et les poches peu profondes. S’ils ne remplacent pas totalement la soie dentaire ou les brossettes interdentaires, ils constituent un complément précieux pour améliorer le contrôle mécanique global du biofilm. Certaines études montrent d’ailleurs une réduction mesurable des marqueurs d’inflammation gingivale chez les utilisateurs réguliers.
Enfin, des solutions plus récentes explorent le recours à la lumière (brosses à dents à LED), à des revêtements antibactériens sur les brins, ou encore à des dentifrices contenant des nanoparticules bioactives favorisant la reminéralisation de l’émail. Si toutes ces innovations ne disposent pas encore du même niveau de preuve scientifique, elles s’inscrivent dans une tendance de fond : rendre la lutte contre la plaque dentaire plus efficace, plus simple et mieux adaptée aux habitudes de vie des patients. Le choix des dispositifs doit idéalement se faire en concertation avec le chirurgien-dentiste, afin d’aligner la technologie sélectionnée sur le profil de risque et les objectifs thérapeutiques individuels.
Stratégies préventives personnalisées selon le profil microbien
La compréhension fine du biofilm oral et des facteurs de risque individuels ouvre la voie à une prévention réellement personnalisée de la plaque dentaire. Plutôt que de proposer les mêmes recommandations à tous, il devient possible d’adapter la fréquence des détartrages, le choix des auxiliaires d’hygiène et l’usage des antiseptiques en fonction du profil microbien et des caractéristiques du patient. Certains laboratoires proposent déjà des tests de dépistage des principales bactéries parodontopathogènes, permettant d’identifier les sujets à haut risque de parodontite et de cibler plus précocement les interventions.
Concrètement, un patient présentant une forte colonisation par Porphyromonas gingivalis et des antécédents familiaux de parodontite bénéficiera d’un suivi rapproché, de débridements plus fréquents et de protocoles chimiques renforcés (cures ponctuelles de chlorhexidine, thérapie photodynamique). À l’inverse, un patient à faible charge bactérienne pathogène mais à risque carieux élevé (pH acide, alimentation sucrée, hygiène irrégulière) nécessitera davantage d’actions sur le contrôle des sucres, l’apport en fluor et l’éducation au brossage. Dans tous les cas, la réussite repose sur une alliance thérapeutique solide : le professionnel met en place la stratégie, mais c’est vous qui, au quotidien, gardez le contrôle sur la plaque dentaire.
À plus long terme, des approches telles que les probiotiques oraux, la modulation ciblée du microbiote ou l’utilisation de peptides antibactériens spécifiques pourraient compléter l’arsenal préventif. L’objectif n’est plus de « stériliser » la bouche, mais de favoriser un écosystème microbien compatible avec la santé parodontale et la prévention des caries. En combinant une bonne compréhension des mécanismes de formation de la plaque dentaire, des technologies d’hygiène adaptées et un suivi personnalisé, il devient possible de maintenir un contrôle durable du biofilm et de préserver, année après année, l’intégrité de vos dents et de vos gencives.