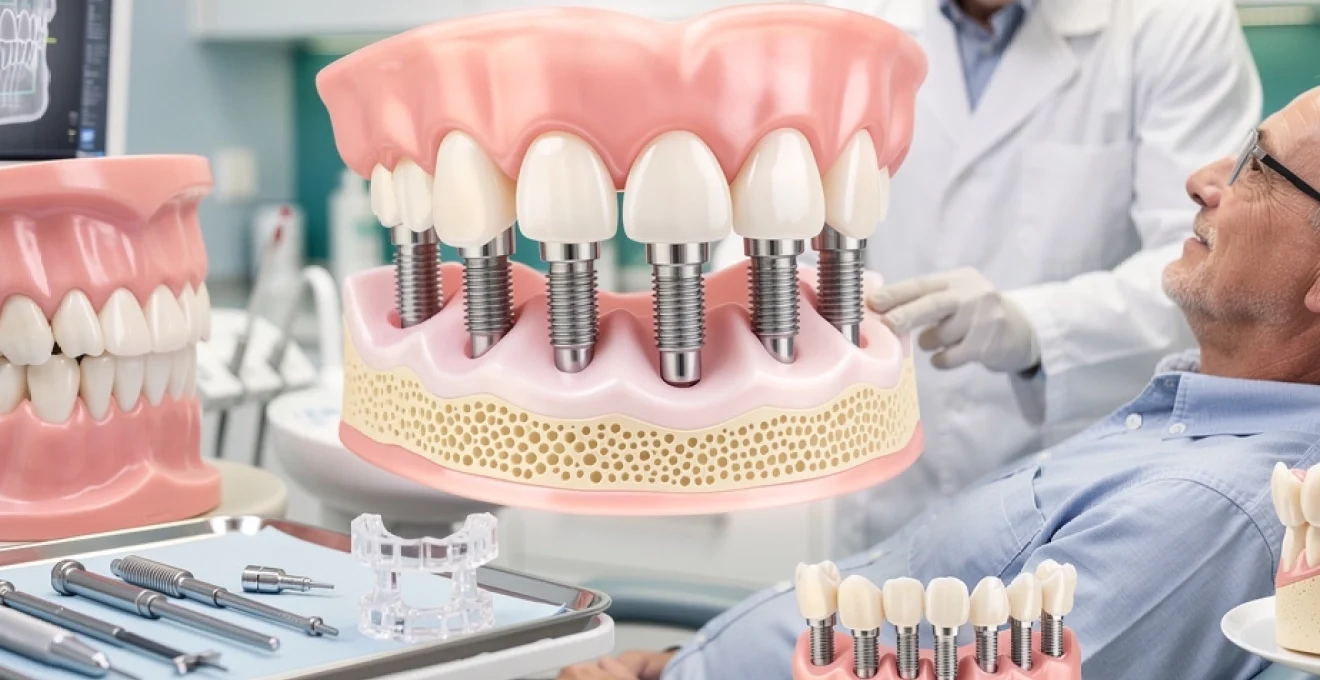
L’implantologie dentaire représente aujourd’hui l’une des avancées les plus significatives de la médecine dentaire moderne. Cette technologie révolutionnaire permet de remplacer efficacement les dents manquantes en recréant artificiellement la racine dentaire naturelle. Contrairement aux solutions prothétiques traditionnelles comme les bridges ou les dentiers, les implants dentaires offrent une solution permanente qui s’intègre biologiquement à l’os de la mâchoire. Cette approche thérapeutique transforme non seulement l’esthétique du sourire, mais restaure également la fonctionnalité masticatoire complète. Les implants dentaires constituent désormais le standard de référence pour remplacer une ou plusieurs dents perdues, avec des taux de succès dépassant 95% sur le long terme.
Anatomie et structure des implants dentaires en titane
La conception des implants dentaires modernes repose sur une ingénierie de précision qui optimise l’intégration osseuse et la stabilité à long terme. Chaque composant de l’implant joue un rôle spécifique dans le processus d’ostéointégration et la réussite du traitement. La compréhension de ces éléments structurels permet d’apprécier la sophistication technologique de ces dispositifs médicaux.
Composition biocompatible du titane grade 4 et grade 5
Le titane constitue le matériau de référence pour la fabrication des implants dentaires en raison de ses propriétés exceptionnelles de biocompatibilité. Le titane Grade 4, également appelé titane commercialement pur, présente une pureté supérieure à 99% et offre une excellente résistance à la corrosion dans l’environnement biologique. Sa structure cristalline hexagonale favorise l’adhésion des cellules osseuses et minimise les risques de réaction inflammatoire. Le titane Grade 5, un alliage composé de 90% de titane, 6% d’aluminium et 4% de vanadium, présente des caractéristiques mécaniques supérieures avec une résistance à la traction augmentée de 40% par rapport au Grade 4.
Cette biocompatibilité exceptionnelle du titane s’explique par la formation spontanée d’une couche d’oxyde de titane (TiO2) à sa surface lorsqu’il est exposé à l’oxygène. Cette pellicule protectrice, d’une épaisseur de seulement quelques nanomètres, constitue une barrière stable qui empêche la libération d’ions métalliques dans les tissus environnants. Les propriétés ostéoconductrices du titane permettent aux cellules osseuses de proliférer directement à sa surface, créant une liaison mécanique et biologique solide.
Morphologie des filetages externes et internes
La géométrie des filetages constitue un élément déterminant pour la stabilité primaire de l’implant lors de sa pose chirurgicale. Les filetages externes, présents sur la partie apicale et coronaire de l’implant, augmentent la surface de contact avec l’os et facilitent la distribution des contraintes mécaniques. La profondeur optimale des filetages se situe généralement entre 0,2 et 0,4 millimètres, permettant un équilibre entre stabilité primaire et préservation du tissu osseux lors du vissage.
Les filetages internes, situés dans la partie coronaire de l’implant, accueillent le pilier prothétique selon un système de connexion conique ou hexagonale. Cette géométrie interne détermine la précision de l’assemblage implant-pilier et influence directement la stabilité de la restauration prothétique. Les connexions
de type cône-morse, par exemple, permettent de limiter les micro-mouvements et les micro-infiltrations bactériennes au niveau du col implantaire. Une connexion interne stable améliore ainsi la répartition des forces masticatoires, réduit le risque de dévissage des piliers et participe à la pérennité de l’implant dentaire sur le long terme. Le choix du système de connexion constitue donc un élément stratégique, autant du point de vue biologique que mécanique.
Conception du col implantaire et plateforme prothétique
Le col de l’implant dentaire, situé à l’interface entre l’os et la gencive, joue un rôle clé dans la préservation des tissus péri-implantaires. De nombreux systèmes modernes adoptent un traitement de surface différencié, avec une partie intra-osseuse rugueuse pour favoriser l’ostéointégration et un col plus poli ou microtexturé afin de limiter l’adhésion bactérienne. Cette zone de transition doit permettre une bonne stabilisation de la gencive tout en réduisant les pertes osseuses marginales.
La plateforme prothétique correspond à la partie supérieure de l’implant sur laquelle vient se connecter le pilier ou la prothèse. La tendance actuelle est au platform switching, c’est-à-dire à l’utilisation d’un pilier de diamètre légèrement inférieur à celui de l’implant. Cette configuration crée un décalage horizontal qui éloigne le joint implant-pilier de l’os crestal, contribuant ainsi à la préservation du niveau osseux. À terme, cette approche améliore l’esthétique des tissus mous et la stabilité de la couronne sur implant.
Diamètres standards : 3,3mm à 6mm selon les indications cliniques
Les implants dentaires existent en différents diamètres afin de s’adapter aux contraintes anatomiques et fonctionnelles de chaque mâchoire. Les implants dits « étroits », d’un diamètre d’environ 3,3 à 3,5 mm, sont généralement indiqués dans les secteurs antérieurs ou en cas de faible volume osseux transversal. Ils permettent de respecter les parois osseuses et de limiter les besoins en greffes, tout en assurant une esthétique satisfaisante.
Les diamètres standards, compris entre 4 et 4,5 mm, sont les plus utilisés dans les secteurs postérieurs pour le remplacement d’une dent unitaire. Pour les zones fortement sollicitées, comme les molaires, des implants larges de 5 à 6 mm peuvent être privilégiés afin d’augmenter la surface de contact avec l’os et de mieux répartir les forces de mastication. Le choix du diamètre ne se fait jamais au hasard : il résulte d’une analyse radiologique précise (scanner ou CBCT) et d’une planification implantaire adaptée à votre situation clinique.
Processus d’ostéointégration et cicatrisation osseuse
L’ostéointégration est le pilier biologique du succès des implants dentaires. Ce terme désigne le phénomène par lequel l’os vient se souder intimement à la surface du titane, sans tissu fibreux intermédiaire. Contrairement à une simple « fixation mécanique », l’implant devient progressivement une véritable partie de la structure osseuse de la mâchoire. Comprendre ce processus permet de mieux saisir pourquoi la période de cicatrisation est si déterminante pour la durée de vie d’un implant dentaire.
Mécanismes cellulaires de l’ostéogénèse péri-implantaire
Dès la pose de l’implant dentaire, un micro-environnement biologique spécifique se met en place autour de la surface en titane. Les cellules sanguines affluent et libèrent des facteurs de croissance qui vont attirer les cellules ostéoprogénitrices, capables de se différencier en ostéoblastes. Ces ostéoblastes sont responsables de la synthèse de la matrice osseuse qui viendra coloniser les aspérités de l’implant.
Au fil des semaines, cette matrice osseuse initialement non minéralisée se transforme en os immature, puis en os lamellaire plus dense et organisé. En parallèle, les ostéoclastes, cellules chargées de résorber l’os, participent au remodelage et à l’adaptation de la structure osseuse aux contraintes mécaniques. On peut comparer ce processus à la construction d’un échafaudage : la matrice est d’abord érigée, puis consolidée et renforcée jusqu’à former un ancrage solide autour de l’implant.
Chronologie de la formation osseuse : phase inflammatoire à remodelage
Le processus de cicatrisation osseuse autour d’un implant se déroule en plusieurs phases bien distinctes. Les premiers jours sont marqués par une phase inflammatoire, au cours de laquelle l’organisme nettoie le site chirurgical et prépare le terrain pour la régénération tissulaire. Cette étape, bien que transitoire, est indispensable au bon déroulement de l’ostéointégration.
Entre la première et la quatrième semaine, la phase de formation osseuse débute : un tissu osseux immature, appelé os tissé, se développe rapidement autour de l’implant. À partir de la 4e à la 12e semaine, cet os est progressivement remodelé en os lamellaire, plus dense et résistant. Le remodelage peut se poursuivre plusieurs mois, voire des années, afin d’adapter en permanence la structure osseuse aux forces masticatoires. C’est cette dynamique de remodelage qui explique pourquoi un implant dentaire bien intégré peut rester stable pendant des décennies.
Facteurs influençant la stabilité primaire et secondaire
La stabilité d’un implant dentaire repose sur deux composantes complémentaires : la stabilité primaire et la stabilité secondaire. La stabilité primaire correspond à la tenue mécanique immédiate de l’implant dans l’os après la chirurgie. Elle dépend de la densité osseuse, du design de l’implant, de la qualité de la préparation du site et du couple de vissage. Une bonne stabilité primaire est indispensable, notamment si une mise en charge précoce ou immédiate est envisagée.
La stabilité secondaire, quant à elle, résulte de l’ostéointégration et du remodelage osseux autour de l’implant. Elle augmente progressivement au fur et à mesure que l’os se forme et se densifie. Certains facteurs peuvent influencer négativement ces deux stabilités : tabac, diabète non équilibré, mauvaise hygiène bucco-dentaire, surcharge occlusale ou encore qualité osseuse insuffisante. C’est pourquoi votre chirurgien-dentiste évalue soigneusement ces paramètres avant la pose et vous conseille sur les meilleures conditions pour optimiser la durée de vie de l’implant.
Protocoles de temporisation selon brånemark et mise en charge immédiate
Historiquement, le protocole décrit par le Pr Brånemark préconisait une période de cicatrisation de 3 à 6 mois sans sollicitation fonctionnelle avant la pose de la prothèse définitive. Cette « mise en charge différée » permettait à l’ostéointégration de se dérouler dans des conditions optimales, réduisant ainsi le risque d’échec implantaire. Encore aujourd’hui, ce protocole reste une référence dans de nombreuses situations cliniques, notamment en cas de qualité osseuse limitée.
Grâce aux progrès des surfaces implantaires et des techniques chirurgicales, des protocoles de mise en charge immédiate ou précoce peuvent désormais être proposés dans des cas soigneusement sélectionnés. Il est alors possible de fixer une prothèse provisoire dans les 24 à 72 heures suivant la pose de l’implant, offrant un confort esthétique et fonctionnel presque immédiat au patient. Toutefois, ces approches exigent une stabilité primaire élevée et un contrôle strict de l’occlusion pour éviter les surcharges. La décision entre mise en charge immédiate, précoce ou différée se prend au cas par cas, en concertation avec votre praticien.
Techniques chirurgicales d’implantologie moderne
La chirurgie implantaire a connu une évolution spectaculaire au cours des deux dernières décennies. Là où l’on se basait autrefois principalement sur des clichés 2D et l’expérience clinique, nous disposons aujourd’hui d’outils numériques de haute précision pour planifier et exécuter la pose d’implants dentaires. Cette modernisation améliore non seulement le confort opératoire, mais aussi la sécurité et la prévisibilité des résultats, même dans des cas anatomiquement complexes.
Planification tridimensionnelle avec CBCT et guides chirurgicaux
La tomographie volumique à faisceau conique, plus connue sous le nom de CBCT, est devenue un examen de référence en implantologie. Elle permet d’obtenir une représentation 3D de vos mâchoires, de mesurer avec précision le volume osseux disponible et de visualiser les structures anatomiques sensibles, comme le sinus maxillaire ou le nerf alvéolaire inférieur. Cette vision tridimensionnelle facilite le choix de la longueur, du diamètre et de l’axe des implants dentaires.
À partir des données CBCT et d’empreintes numériques ou physiques, un logiciel de planification implantaire permet de simuler virtuellement la position idéale de chaque implant en fonction du futur projet prothétique. Cette planification peut ensuite être matérialisée sous la forme d’un guide chirurgical fabriqué en impression 3D. Ce guide se positionne en bouche comme une gouttière et comporte des cylindres qui orientent les forets et l’implant à la position prédéfinie, améliorant ainsi la précision et réduisant les risques per-opératoires.
Préparation du site implantaire : séquence de forage progressive
La préparation du logement osseux destiné à accueillir l’implant dentaire suit une séquence de forage progressive, réalisée sous irrigation abondante pour éviter l’échauffement de l’os. On commence généralement par un foret pilote de faible diamètre pour marquer l’axe, puis on élargit progressivement le site avec des forets de plus en plus larges jusqu’au diamètre souhaité. Cette approche contrôlée permet de préserver au maximum la vitalité osseuse.
La vitesse de rotation, la pression exercée et la qualité des forets jouent un rôle majeur dans la réussite de cette phase. Dans certains cas, des techniques de sous-forage sont utilisées pour augmenter la stabilité primaire en laissant l’os légèrement plus serré autour de l’implant. À l’inverse, en présence d’un os très dense, un taraudage préalable peut être réalisé pour préparer les filets osseux. Vous l’aurez compris : loin d’être un simple « perçage », la préparation du site implantaire répond à des protocoles précis destinés à optimiser l’ostéointégration.
Chirurgie guidée assistée par ordinateur et navigation dynamique
La chirurgie guidée statique, basée sur des guides chirurgicaux imprimés en 3D, représente une première étape vers une implantologie plus précise et moins invasive. Elle offre un contrôle tridimensionnel de la position de l’implant, tout en réduisant parfois la nécessité de grandes incisions. Dans certains cas, elle permet même des techniques dites « flapless » (sans lambeau), limitant les suites opératoires et favorisant une cicatrisation plus rapide.
Une avancée supplémentaire réside dans la navigation dynamique, où la position des instruments est suivie en temps réel par un système informatique, un peu comme un GPS chirurgical. Le chirurgien visualise sur un écran la trajectoire de son foret par rapport à l’anatomie du patient et à la planification virtuelle. Cette technologie, encore réservée à des centres équipés, ouvre la voie à une chirurgie implantaire ultra-précise, particulièrement utile dans les zones à risques anatomiques ou pour les cas pluraux complexes.
Gestion des complications : lésions sinusiennes et atteinte du nerf alvéolaire
Comme toute intervention chirurgicale, la pose d’implants dentaires peut s’accompagner de complications, heureusement rares lorsque la planification est rigoureuse. Au niveau du maxillaire supérieur postérieur, le principal risque est la perforation du plancher sinusien. Lorsqu’un contact avec le sinus maxillaire est anticipé, des techniques spécifiques comme le sinus lift (élévation sinusienne) permettent de recréer un volume osseux suffisant avant ou pendant la pose d’implants.
Au niveau mandibulaire, la proximité du nerf alvéolaire inférieur impose une prudence particulière. Une lésion nerveuse peut entraîner des troubles de la sensibilité de la lèvre ou du menton, le plus souvent transitoires, mais parfois plus durables. Grâce au CBCT et à la planification assistée par ordinateur, ces risques sont aujourd’hui fortement réduits. En cas de complication, une prise en charge précoce et adaptée (retrait ou repositionnement de l’implant, traitement anti-inflammatoire, suivi neurologique) limite généralement les séquelles à long terme.
Restaurations prothétiques sur implants dentaires
Une fois l’ostéointégration obtenue, la phase prothétique commence : il s’agit de concevoir et de fixer la ou les dents artificielles sur les implants dentaires. Cette étape est tout aussi stratégique que la chirurgie, car la qualité de la prothèse conditionne le confort, l’esthétique et la répartition des forces masticatoires. Les possibilités sont nombreuses, allant d’une couronne unitaire à une prothèse complète fixée sur plusieurs implants.
Pour remplacer une dent unique, la solution la plus courante est la couronne sur implant. Elle est fixée sur un pilier intermédiaire, soit par vissage, soit par scellement. La couronne implantaire est fabriquée sur mesure, en céramique ou en céramo-métallique, afin de s’intégrer harmonieusement à votre sourire. Dans le cas de plusieurs dents adjacentes manquantes, un bridge sur implants permet de limiter le nombre d’implants tout en offrant une excellente stabilité fonctionnelle.
En cas d’édentement complet, plusieurs stratégies existent. Des prothèses complètes fixes (de type All-on-4 ou All-on-6) peuvent être vissées sur 4 à 6 implants, offrant une solution stable, confortable et esthétique, sans recours à une prothèse amovible traditionnelle. Une alternative consiste à utiliser des prothèses amovibles stabilisées par des attachements sur implants (boules, barres ou clips), qui améliorent nettement la tenue tout en restant retirables pour le nettoyage. Le choix de la restauration prothétique se fait en fonction de vos attentes, de votre budget, mais aussi du volume osseux disponible et de votre état de santé général.
Durabilité clinique et taux de survie implantaire
La question de la durée de vie d’un implant dentaire revient souvent lors de la première consultation. Sur le plan scientifique, les études longitudinales montrent des taux de survie supérieurs à 95 % après 10 à 15 ans pour les implants de qualité, et encore autour de 90 % à 20 ans dans des conditions d’entretien optimales. Certains patients conservent leurs implants toute leur vie, à condition de respecter les recommandations d’hygiène et de suivi.
Il est important de distinguer la longévité de l’implant lui-même (la vis en titane) de celle de la prothèse qui le recouvre. La structure implantaire peut rester stable plusieurs décennies, alors que la couronne ou le bridge peuvent nécessiter un remplacement après 10 à 15 ans en moyenne, en raison de l’usure, d’un changement esthétique souhaité ou d’une fracture de céramique. Un peu comme pour une maison solide dont on refait la toiture au bout de quelques années, la « racine » implantaire peut perdurer alors que la partie visible est renouvelée.
Plusieurs facteurs influencent directement la durabilité clinique : la qualité de l’os, la présence ou non de maladies parodontales, le tabagisme, le bruxisme (grincement des dents), mais aussi la précision de la réhabilitation prothétique. Une charge excessive, un mauvais ajustement ou une occlusion déséquilibrée peuvent, à long terme, fragiliser l’implant ou ses composants. C’est pourquoi un suivi régulier et des ajustements éventuels de l’occlusion sont essentiels pour garantir la meilleure longévité possible.
Maintenance parodontale et prévention de la péri-implantite
La pose d’un implant dentaire n’est pas une fin en soi : pour qu’il reste sain et fonctionnel sur le long terme, une maintenance rigoureuse est indispensable. Autour d’un implant, les tissus mous (gencive) et durs (os) sont sensibles à l’accumulation de plaque bactérienne, tout comme autour des dents naturelles. Sans entretien adapté, une inflammation peut se développer et évoluer vers des complications plus sévères.
La mucosite péri-implantaire correspond à une inflammation réversible de la gencive autour de l’implant, souvent due à une hygiène insuffisante. Non traitée, elle peut évoluer vers une péri-implantite, caractérisée par une perte osseuse progressive autour de l’implant. Les signes d’alerte à surveiller sont des saignements au brossage, une rougeur ou un gonflement de la gencive, voire une sensation de douleur ou de mobilité. En cas de doute, il est essentiel de consulter rapidement votre dentiste.
Pour prévenir ces complications, la clé réside dans une hygiène bucco-dentaire quotidienne irréprochable : brossage biquotidien avec une brosse souple, utilisation de brossettes interdentaires ou de fil dentaire spécifique aux implants, et éventuellement recours à un hydropulseur. À cela s’ajoutent des visites régulières de contrôle, généralement tous les 6 à 12 mois, avec détartrage, contrôle radiographique périodique et renforcement des conseils d’hygiène. Cette maintenance parodontale personnalisée est l’un des facteurs les plus déterminants pour assurer la longévité de vos implants dentaires et préserver la santé globale de votre bouche.