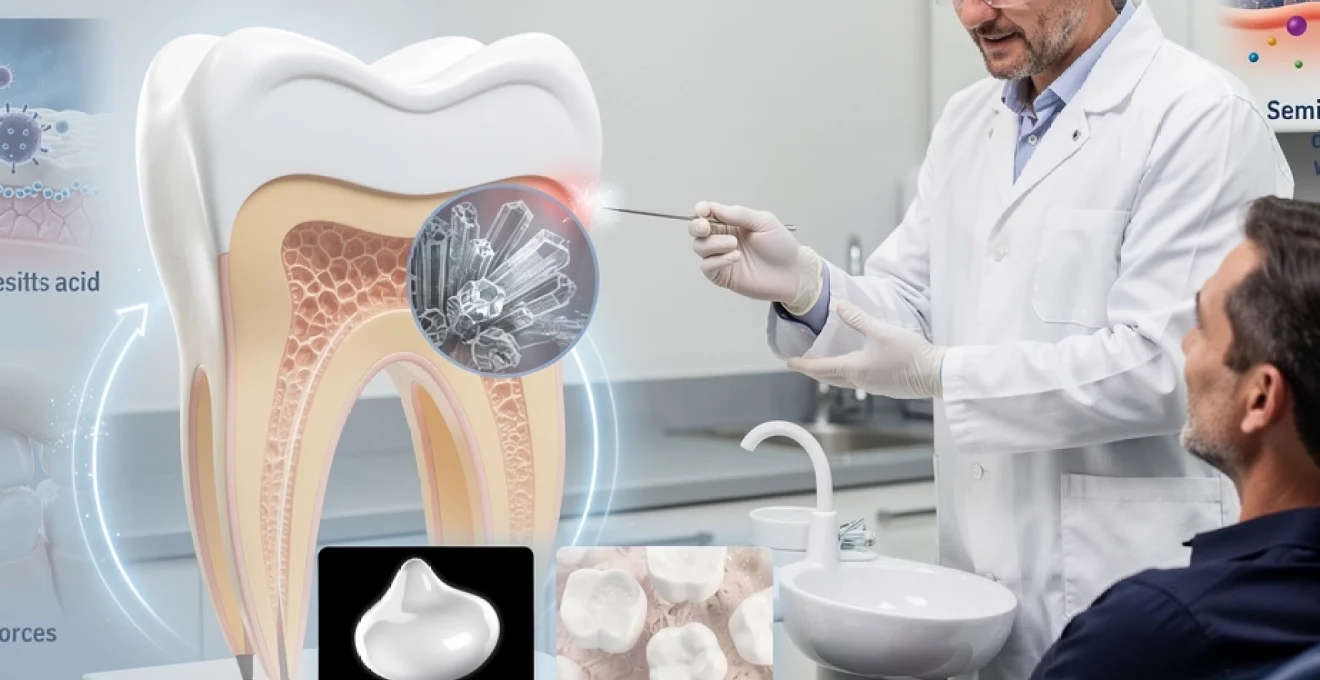
L’émail dentaire représente la substance la plus dure du corps humain, formant un bouclier protecteur autour de chaque dent. Cette structure remarquable, composée à 96% de minéraux cristallins, constitue la première ligne de défense contre les agressions quotidiennes que subissent nos dents. Sa composition unique et son architecture sophistiquée lui permettent de résister aux forces masticatoires intenses, aux attaques acides des bactéries et aux variations thermiques extrêmes.
Malgré sa résistance exceptionnelle, l’émail présente une caractéristique particulière : une fois endommagé, il ne peut se régénérer. Cette propriété souligne l’importance cruciale de comprendre sa structure, ses fonctions et les mécanismes qui permettent sa protection. L’étude approfondie de cette couche protectrice révèle des mécanismes biologiques fascinants et ouvre des perspectives thérapeutiques innovantes pour préserver la santé dentaire.
Structure histologique et composition minérale de l’émail dentaire
Cristaux d’hydroxyapatite et architecture prismatique
L’émail dentaire présente une organisation structurale complexe basée sur des cristaux d’hydroxyapatite carbonatée disposés en prismes hexagonaux. Ces cristaux, d’une longueur d’environ 160 nanomètres et d’un diamètre de 40 nanomètres, s’organisent en faisceaux appelés prismes émaillaires. Chaque prisme s’étend de la jonction amélo-dentinaire jusqu’à la surface externe de la couronne, créant une architecture en « trou de serrure » caractéristique.
Cette disposition prismatique confère à l’émail ses propriétés mécaniques exceptionnelles. Les prismes sont orientés perpendiculairement à la surface dentaire dans les zones occlusales, puis suivent un trajet sinusoïdal vers les zones cervicales. Cette organisation permet une répartition optimale des contraintes mécaniques lors de la mastication, évitant la propagation des fissures qui pourraient compromettre l’intégrité structurale de la dent.
Matrice organique et protéines améloblastiques
Bien que l’émail mature ne contienne que 4% de matière organique, cette fraction joue un rôle déterminant dans ses propriétés. La matrice organique se compose principalement d’amélogénine (90%), d’améline, de tuftéline et d’améloblatine. Ces protéines, sécrétées par les améloblastes durant l’amélogénèse, régulent la croissance et l’orientation des cristaux d’hydroxyapatite.
L’amélogénine, protéine hydrophobe de 175 acides aminés, s’auto-assemble en nanosphères qui guident la nucléation cristalline. Sa dégradation progressive par des protéases spécifiques permet l’expansion latérale des cristaux. Cette orchestration moléculaire précise explique la perfection architecturale de l’émail, où chaque cristal trouve sa place optimale dans la structure tridimensionnelle globale.
Gradient de minéralisation de la jonction amélo-dentinaire à la surface
L’émail présente un gradient de minéralisation remarquable, avec une teneur minérale croissante de la jonction amélo-dentinaire (95%) vers la surface externe (99%). Ce gradient influence directement les propriétés mécaniques : le module d’élasticité passe de 70 GPa près de la dentine à 120 GPa en surface, créant une transition progressive qui évite les concentrations de contraintes à l’interface
. Cette transition douce joue le rôle d’« amortisseur » entre la rigidité de l’émail et la relative souplesse de la dentine. Sans ce gradient, les forces masticatoires concentreraient les contraintes sur une ligne de fracture potentielle, rendant les dents beaucoup plus vulnérables aux fissures et éclats. On comprend ainsi que la qualité de cette zone de transition est déterminante pour la longévité de l’émail dentaire.
Comparaison avec l’émail des mammifères : dauphin, éléphant et rongeurs
Si l’on compare l’émail humain à celui d’autres mammifères, on observe des adaptations spectaculaires aux régimes alimentaires et aux contraintes mécaniques spécifiques. Chez le dauphin par exemple, l’émail est relativement fin et lisse, dépourvu de sillons complexes : ses dents servent surtout à saisir les proies plutôt qu’à les broyer. À l’inverse, chez les grands herbivores comme l’éléphant, l’émail est organisé en larges lames très épaisses, combinées à de la dentine et du cément, pour résister à l’usure extrême liée à la mastication de végétaux abrasifs.
Les rongeurs, quant à eux, présentent une particularité remarquable : l’émail recouvre surtout la face antérieure de leurs incisives, tandis que la face postérieure est constituée majoritairement de dentine, plus tendre. Cette asymétrie crée un « effet ciseau » permanent, car la dentine s’use plus vite que l’émail, maintenant un tranchant très acéré. En comparaison, l’émail humain, plus homogène et moins épais, est conçu pour un régime omnivore varié et des contraintes masticatoires modérées. Ces exemples illustrent combien la microarchitecture émaillaire est le fruit d’une adaptation fine aux besoins fonctionnels de chaque espèce.
Mécanismes de protection contre les agressions acides et mécaniques
Résistance aux attaques acides des bactéries cariogènes streptococcus mutans
Au quotidien, l’émail est exposé à des vagues répétées d’acidité liées au métabolisme des bactéries cariogènes, en particulier Streptococcus mutans. Ces bactéries transforment les sucres fermentescibles en acides organiques (notamment acide lactique), faisant chuter localement le pH en dessous du seuil critique d’environ 5,5. À ce niveau de pH, les cristaux d’hydroxyapatite commencent à se dissoudre, entraînant une perte progressive de minéraux : c’est la déminéralisation émaillaire.
La force de l’émail réside dans sa capacité à supporter des épisodes acides transitoires grâce à la salive, qui joue un rôle tampon et apporte calcium, phosphate et fluor. Entre deux attaques acides, un processus inverse – la reminéralisation – se met en place, permettant de réintégrer des ions minéraux dans le réseau cristallin. Tant que l’équilibre entre déminéralisation et reminéralisation est respecté, l’émail reste fonctionnel. Lorsque les apports sucrés sont trop fréquents ou la salive insuffisante, cet équilibre se rompt, les « lésions blanches » apparaissent et la carie progresse vers la dentine.
Propriétés tribologiques face à l’usure masticatoire
Sur le plan tribologique – la science des frottements et de l’usure –, l’émail dentaire est un matériau remarquable. Sa surface légèrement rugueuse à l’échelle nanométrique, mais globalement lisse à l’œil nu, permet une bonne accroche du bol alimentaire tout en limitant l’usure par abrasion. Lors de la mastication, les forces exercées peuvent dépasser 200 à 300 Newtons sur les molaires, plusieurs centaines de fois par jour. Malgré cela, l’usure physiologique de l’émail reste lente, de l’ordre de quelques micromètres par an.
Cette performance s’explique par la combinaison d’une très grande dureté et d’une ténacité suffisante pour éviter les fractures catastrophiques. L’émail ne fonctionne pas seul : il glisse contre l’émail ou contre des restaurations en céramique dans un environnement lubrifié par la salive. On peut le comparer à un revêtement céramique haute performance posé sur un substrat amortissant (la dentine), ce qui réduit les micro-éclats et distribue l’usure sur une large surface. Quand le bruxisme ou des restaurations mal adaptées perturbent cet équilibre, l’émail s’use beaucoup plus vite.
Coefficient d’élasticité et répartition des contraintes occlusales
Le module d’élasticité très élevé de l’émail, combiné à celui plus faible de la dentine, forme un système bicouche optimisé pour la répartition des contraintes. Lors de l’occlusion, les forces sont d’abord absorbées par la couche rigide d’émail, puis progressivement diffusées vers la dentine plus élastique et, enfin, vers l’os alvéolaire via le ligament parodontal. Ce gradient de rigidité évite l’apparition de pics de contraintes qui pourraient générer des fractures longitudinales ou des éclats au niveau des cuspides.
On peut comparer cette organisation à celle d’un pare-brise feuilleté : une couche externe très rigide protège l’ensemble, tandis qu’une couche interne plus souple absorbe l’énergie des impacts. Lorsque l’émail est fortement amincit (érosion, attrition, usure non carieuse), les contraintes se concentrent davantage sur la dentine, ce qui augmente le risque de fissures internes, de douleurs à la mastication et de fractures coronaires. D’où l’importance, en clinique, d’évaluer non seulement la présence de caries, mais aussi l’épaisseur et la continuité de l’émail dentaire.
Barrière semi-perméable contre les toxines bactériennes
Contrairement à ce que l’on pourrait penser, l’émail n’est pas totalement imperméable. Sa structure microcristalline en fait une barrière semi-perméable : les petites molécules (ions, eau) peuvent diffuser à travers les espaces interprismatiques, alors que les grosses molécules et les bactéries restent à l’extérieur. Cette perméabilité contrôlée permet les échanges minéraux indispensables à la reminéralisation, tout en limitant la pénétration des toxines bactériennes vers la dentine et la pulpe.
Cependant, lorsque l’émail se déminéralise et devient plus poreux, cette barrière se fragilise. Les acides et produits toxiques issus du biofilm peuvent alors diffuser plus profondément, atteignant les tubules dentinaires et déclenchant des réponses inflammatoires pulpaire. C’est ce qui explique que vous puissiez ressentir une douleur aiguë à partir d’une lésion carieuse qui semble encore superficielle. Préserver l’intégrité microstructurale de l’émail dentaire, ce n’est donc pas seulement éviter les trous visibles, c’est aussi maintenir une barrière chimique efficace contre les agressions microbiologiques.
Processus d’amélogénèse et formation embryonnaire
Différenciation des améloblastes à partir de l’épithélium dentaire
L’émail dentaire est un tissu unique à un autre titre : il est entièrement formé avant l’éruption de la dent, durant le développement embryonnaire et post-natal précoce. Les cellules responsables de sa production, les améloblastes, dérivent de l’épithélium dentaire interne du germe dentaire. Sous l’influence de signaux moléculaires (BMP, FGF, Wnt, Shh), ces cellules épithéliales se différencient progressivement, adoptent une forme cylindrique polarisée et s’alignent à la surface de la future dentine.
Une fois différenciés, les améloblastes sécrètent la matrice émaillaire en direction du futur espace buccal. Ils forment d’abord une fine couche de pré-émail riche en protéines, qui servira de moule à la cristallisation minérale. Ce processus suit un calendrier très précis : les incisives et premières molaires permanentes commencent leur amélogénèse plusieurs années avant leur éruption clinique. Toute perturbation systémique (fièvre élevée, carence nutritionnelle sévère, exposition à des toxiques) durant ces fenêtres de formation peut laisser une « cicatrice » définitive dans l’épaisseur de l’émail.
Sécrétion des protéines matricielles : amélogénine, améline et tuftéline
Durant la phase sécrétoire de l’amélogénèse, les améloblastes produisent massivement des protéines matricielles spécifiques. L’amélogénine constitue la majeure partie de cette matrice et organise la disposition des futurs cristaux d’hydroxyapatite. L’améline, l’améloblastine et la tuftéline interviennent davantage dans l’adhérence de l’émail à la dentine, la définition de la jonction amélo-dentinaire et la modulation de la taille des cristaux.
Cette matrice protéique agit un peu comme un échafaudage temporaire : elle structure l’espace, oriente la croissance cristalline et crée les conditions nécessaires à une minéralisation dense et ordonnée. Au fur et à mesure que les cristaux se développent, des enzymes protéolytiques (comme la MMP-20 ou l’énamélysine) fragmentent et éliminent une grande partie de ces protéines. Le résultat final, chez la dent mature, est un tissu presque entièrement minéral, dont la perfection architecturale reflète la précision de cette phase de sécrétion.
Phase de maturation et élimination de la matrice organique
Après la phase sécrétoire vient la phase de maturation, durant laquelle l’améloblaste change profondément de morphologie et de fonction. Les cellules cessent de produire de nouvelles protéines et se consacrent à l’échange ionique : elles pompent l’eau et les restes de protéines hors de la matrice émaillaire et y introduisent à la place des ions calcium, phosphate et fluor. C’est à ce stade que la densité minérale de l’émail atteint ses valeurs maximales, proches de 3 g/cm³.
On peut assimiler cette phase à la cuisson lente d’une céramique : la structure originale est déjà en place, mais c’est la maturation qui confère au matériau sa dureté et sa stabilité définitives. La moindre perturbation à ce stade – par exemple un excès de fluor systémique ou un déficit en calcium – peut modifier la taille, la forme ou la densité des cristaux, entraînant des défauts de translucidité, de porosité ou de résistance. Une fois la maturation terminée, les améloblastes disparaissent : l’émail devient alors un tissu acellulaire, incapable de se réparer par des mécanismes biologiques classiques.
Influence des facteurs génétiques sur l’épaisseur émaillaire
La quantité et la qualité d’émail produites pour chaque dent résultent d’une orchestration génétique fine. Des gènes comme AMELX, ENAM, AMBN ou encore MMP20 codent pour les protéines clés de la matrice émaillaire et les enzymes de maturation. Des variations ou mutations dans ces gènes peuvent se traduire par une épaisseur émaillaire réduite, une minéralisation incomplète ou une architecture prismatique altérée. C’est le cas, par exemple, de certaines formes d’amélogenèse imparfaite où l’émail est très mince, friable ou fortement discoloré.
Au-delà des maladies rares, des polymorphismes génétiques plus fréquents pourraient expliquer pourquoi certaines personnes présentent un émail naturellement plus épais ou plus résistant aux caries. Cela ne signifie pas que l’hygiène bucco-dentaire devient secondaire, mais plutôt que le « capital émail » de départ peut varier d’un individu à l’autre. D’où l’intérêt, en pratique clinique, d’adapter les stratégies de prévention à chaque patient, en tenant compte de ses antécédents familiaux, de son historique carieux et de la susceptibilité apparente de son émail dentaire.
Pathologies de l’émail et conséquences cliniques
Hypoplasie émaillaire congénitale et amélogenèse imparfaite
L’hypoplasie émaillaire désigne un défaut quantitatif de l’émail : la couche protectrice est trop fine, voire absente par endroits. Lorsqu’elle est d’origine génétique et touche l’ensemble de la dentition, on parle d’amélogenèse imparfaite. Ces pathologies se manifestent par des dents à l’aspect crayeux, piqué ou présentant des sillons et fossettes, parfois associées à une hypersensibilité marquée et à un risque carieux très élevé.
Au-delà de l’aspect esthétique, les conséquences fonctionnelles sont importantes : la dentine sous-jacente, moins protégée, est soumise à une érosion accélérée et aux stimuli thermiques et chimiques. Les patients peuvent éprouver des douleurs lors de la mastication, éviter certains aliments et développer une anxiété dentaire. La prise en charge repose sur des restaurations protectrices (composites, couronnes, facettes) et sur une prévention renforcée, avec des applications fréquentes de fluor et, lorsque c’est possible, des matériaux bioactifs favorisant la reminéralisation résiduelle.
Déminéralisation carieuse et progression des lésions blanches
La carie débute presque toujours par une phase purement émaillaire, visible cliniquement sous forme de « lésion blanche » crayeuse. À ce stade, la surface de l’émail est encore intacte, mais la sous-surface s’est déminéralisée, créant une zone poreuse où la lumière se diffuse différemment. Si l’équilibre acido-basique n’est pas rétabli et les apports sucrés restent fréquents, la déminéralisation progresse, la surface finit par se rompre et la cavitation apparaît : c’est alors une cavité carieuse à part entière.
La bonne nouvelle, c’est que les lésions blanches initiales sont potentiellement réversibles. En renforçant l’apport en ions minéraux (fluor, calcium, phosphate) et en contrôlant le biofilm bactérien, on peut recristalliser partiellement la zone atteinte. C’est là que les stratégies modernes de prévention prennent tout leur sens : dentifrices fluorés, gels reminéralisants, vernis professionnels ou encore technologies biomimétiques à base de phosphopeptides de caséine. Plus le diagnostic est précoce, plus vos chances de sauver l’émail sans forage sont élevées.
Érosion dentaire par reflux gastro-œsophagien et boissons acides
L’érosion dentaire se distingue de la carie par l’absence de participation bactérienne directe : il s’agit d’une dissolution chimique de l’émail par des acides non produits par le biofilm. Les sources les plus fréquentes sont les boissons et aliments acides (sodas, jus d’agrumes, boissons énergisantes, vinaigres) et l’acide gastrique en cas de reflux gastro-œsophagien ou de vomissements répétés. Le pH de l’acide gastrique pouvant descendre autour de 1, la capacité de destruction de l’émail est considérable lorsqu’il remonte régulièrement dans la cavité buccale.
Cliniquement, l’érosion se manifeste par un amincissement généralisé de l’émail, des surfaces lisses et brillantes, des bords incisifs translucides et, plus tard, par une hypersensibilité importante. Chez les patients présentant un RGO ou des troubles alimentaires, il n’est pas rare d’observer une érosion marquée sur les faces palatines des incisives supérieures. La prise en charge repose sur une approche pluridisciplinaire : traitement médical du reflux, adaptation du régime alimentaire, conseils d’hygiène (par exemple éviter le brossage immédiat après un épisode acide) et restaurations protectrices lorsque la perte tissulaire est trop importante.
Fluorose dentaire et modification de la structure cristalline
La fluorose dentaire survient lorsqu’un enfant est exposé à un excès de fluor systémique pendant la période de formation de l’émail. À faible intensité, elle se traduit par de fines stries blanches ou des opacités diffuses ; à des niveaux plus élevés, par des tâches brunes, une porosité accrue et parfois des éclats de surface. Sur le plan histologique, l’excès de fluor perturbe l’activité des améloblastes et la maturation de la matrice, entraînant des zones d’hypominéralisation sous une surface souvent hyperminéralisée.
Si les formes légères ont surtout un impact esthétique, les formes sévères peuvent fragiliser l’émail et augmenter le risque d’usure et de caries. La prévention passe par un dosage maîtrisé du fluor chez l’enfant : utilisation raisonnée des suppléments, quantité de dentifrice adaptée à l’âge, et surveillance des sources de fluor dans l’eau de boisson. En cas de fluorose établie, les options vont du simple polissage aux infiltrations résineuses et aux restaurations esthétiques (facettes) en fonction de la sévérité des altérations.
Stratégies thérapeutiques de reminéralisation et protection émaillaire
Application topique de fluorure de sodium et monofluorophosphate
Le fluor demeure l’agent de référence pour renforcer l’émail dentaire et prévenir la carie. Appliqué localement sous forme de fluorure de sodium ou de monofluorophosphate (dans les dentifrices, gels ou bains de bouche), il s’intègre à la surface de l’hydroxyapatite pour former une fluorapatite plus résistante à l’acidité. De plus, le fluor favorise la reminéralisation en facilitant la précipitation du calcium et du phosphate dans les zones déminéralisées et en inhibant partiellement le métabolisme des bactéries cariogènes.
En pratique, l’utilisation quotidienne d’un dentifrice fluoré adapté à l’âge, complétée chez les patients à risque par des gels ou vernis professionnels, permet de réduire significativement l’incidence carieuse. La clé réside dans la régularité plutôt que dans la quantité : de petites doses de fluor répétées chaque jour sont plus efficaces et plus sûres qu’un apport massif ponctuel. Si vous vous interrogez sur la meilleure concentration de fluor à utiliser, un bilan personnalisé avec votre chirurgien-dentiste ou votre hygiéniste permet d’ajuster la stratégie à votre profil de risque.
Technologies biomimétiques : phosphopeptides de caséine CPP-ACP
Au-delà du fluor, des approches biomimétiques ont vu le jour pour reproduire les mécanismes naturels de reminéralisation. Les complexes phosphopeptides de caséine – phosphate de calcium amorphe (CPP-ACP) en sont un exemple emblématique. Ces molécules, dérivées de la protéine du lait, stabilisent des nano-agrégats de calcium et de phosphate dans un état amorphe hautement biodisponible. Appliquées sur les dents via des pâtes, gels ou chewing-gums, elles agissent comme un « réservoir » de minéraux à la surface de l’émail.
Lorsque le pH baisse, les ions sont libérés et diffusent dans les zones déminéralisées, où ils peuvent recristalliser au sein de la structure émaillaire. Des études cliniques ont montré que les produits à base de CPP-ACP peuvent réduire la sensibilité, favoriser la disparition progressive de certaines lésions blanches et renforcer la résistance aux attaques acides. Ils constituent une option intéressante, notamment chez les patients présentant une xérostomie, des traitements orthodontiques ou un risque carieux élevé, en complément – et non en remplacement – du fluor.
Vernis fluorés duraphat et scellants de sillons
Pour les patients à haut risque ou certaines surfaces dentaires particulièrement vulnérables, des mesures professionnelles ciblées s’avèrent très efficaces. Les vernis fluorés de type Duraphat déposent une couche concentrée de fluor sur l’émail, créant un dépôt de calcium-fluorure capable de libérer progressivement des ions protecteurs. Appliqués deux à quatre fois par an, ils réduisent significativement l’apparition de nouvelles lésions, en particulier sur les collets et faces radiculaires exposées.
Les scellants de sillons, quant à eux, visent spécifiquement les puits et fissures occlusales des molaires, zones anatomiquement propices à la rétention de plaque et difficiles à nettoyer. En recouvrant ces sillons d’une fine résine fluide, on crée une barrière physique qui empêche l’accumulation bactérienne et isole l’émail des sucres et acides. Associés à une bonne hygiène et à un dentifrice fluoré, ces dispositifs représentent une stratégie de protection émaillaire particulièrement intéressante chez l’enfant et l’adolescent.
Thérapies régénératives expérimentales par cellules souches
La véritable « régénération » de l’émail dentaire – c’est-à-dire la reformation d’un tissu identique au tissu naturel, avec sa structure prismatique – reste aujourd’hui un défi scientifique majeur. Les améloblastes disparaissant après la formation de l’émail, il n’existe pas, chez l’adulte, de cellules capables de relancer spontanément l’amélogénèse. Cependant, des travaux de recherche explorent l’utilisation de cellules souches d’origine dentaire ou épithéliale, combinées à des biomatériaux et des signaux moléculaires, pour induire la formation de nouveaux tissus minéralisés semblables à l’émail.
Parallèlement, des gels contenant des précurseurs minéraux et des protéines mimant la matrice émaillaire ont montré, in vitro et sur modèles animaux, la capacité de faire croître une couche d’hydroxyapatite étroitement liée à l’émail existant. Ces approches en sont encore au stade expérimental et ne sont pas disponibles en pratique clinique courante. Elles laissent néanmoins entrevoir, à moyen ou long terme, des thérapies régénératives qui compléteraient les stratégies préventives actuelles. En attendant, protéger soigneusement l’émail dont vous disposez demeure la meilleure « thérapie » possible.