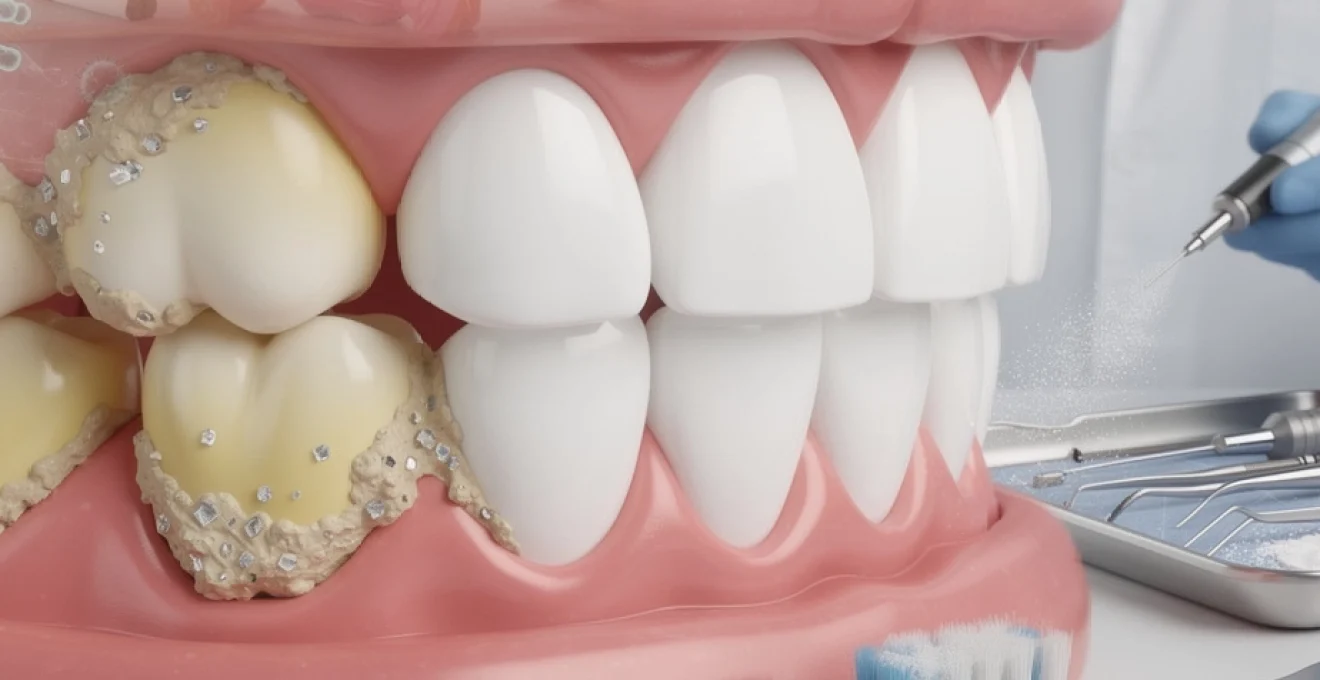
# Pourquoi le tartre apparaît et quelles solutions pour l’éviter
Le tartre dentaire représente l’une des problématiques bucco-dentaires les plus répandues, touchant près de 75% de la population adulte à des degrés variables. Cette accumulation minéralisée, souvent sous-estimée, constitue bien plus qu’un simple désagrément esthétique. En effet, elle agit comme un véritable catalyseur de pathologies parodontales sévères pouvant compromettre durablement votre santé buccale. Comprendre les mécanismes biologiques qui président à sa formation permet d’adopter des stratégies préventives efficaces et de maintenir une hygiène bucco-dentaire optimale tout au long de votre vie.
Mécanisme de formation de la plaque dentaire et minéralisation en tartre
La transformation de la plaque dentaire en tartre suit un processus biologique complexe impliquant plusieurs étapes interdépendantes. Cette cascade d’événements débute dès les premières heures suivant le brossage et peut conduire, en l’absence d’intervention, à la formation de dépôts calcifiés extrêmement adhérents.
Biofilm bactérien et colonisation par streptococcus mutans
Le biofilm dentaire se constitue en quelques heures seulement après votre dernier brossage. Cette pellicule acquise initiale, composée de glycoprotéines salivaires, offre un terrain propice à la colonisation bactérienne. Les Streptococcus mutans, bactéries pionnières particulièrement adhésives, s’attachent alors à cette matrice protéique et sécrètent des polysaccharides extracellulaires formant une structure tridimensionnelle. Cette architecture permet l’adhésion d’autres espèces bactériennes, créant ainsi une communauté microbienne organisée comptant jusqu’à 700 espèces différentes. La concentration bactérienne peut atteindre 10^11 organismes par milligramme de plaque, créant un écosystème complexe où les interactions métaboliques favorisent la production d’acides organiques responsables de la déminéralisation de l’émail.
Processus de calcification par les sels de calcium et phosphate
La minéralisation de la plaque dentaire débute généralement entre 12 et 24 heures après sa formation initiale. Les ions calcium et phosphate présents dans la salive diffusent à travers le biofilm et précipitent sous forme de cristaux d’hydroxyapatite. Ce processus, initialement réversible, devient progressivement irréversible à mesure que la concentration minérale augmente. Les études montrent que la plaque peut se calcifier à un rythme de 50% en deux jours, atteignant 60 à 90% de minéralisation complète en douze jours. Cette transformation confère au dépôt une dureté comparable à celle de la dentine, rendant impossible son élimination par le simple brossage. La matrice organique du biofilm agit comme un échafaudage pour la précipitation minérale, expliquant pourquoi le tartre conserve une structure poreuse capable d’héberger continuellement des bactéries pathogènes.
Rôle du ph salivaire dans la précipitation minérale
Le pH salivaire joue un rôle déterminant dans la vitesse et l’intensité de la formation du tartre. Un pH supérieur à 7,0 favorise la précipitation des sels de calcium et phosphate, accélérant ainsi la calcification de la plaque. À l’inverse, un environnement buccal plus acide (pH inférieur à 6,5) ralentit ce processus mais aug
mente la déminéralisation de l’émail et la survenue de caries. On comprend ainsi que l’équilibre acido-basique de la bouche est subtil : un pH trop bas favorise les caries, un pH trop élevé accélère la minéralisation de la plaque en tartre. Certains facteurs comme le grignotage sucré, les boissons gazeuses, le reflux gastro-œsophagien ou, au contraire, une salive très riche en minéraux modifient ce pH et peuvent vous rendre plus sujet au tartre, même avec une hygiène correcte.
Différence entre tartre supragingival et tartre sous-gingival
On distingue classiquement deux grands types de tartre dentaire, qui n’ont ni le même aspect ni les mêmes conséquences. Le tartre supragingival se forme au-dessus du bord de la gencive, sur la surface visible des dents, principalement sur la face interne des incisives inférieures et la face externe des molaires supérieures, à proximité des glandes salivaires. De couleur blanchâtre à jaunâtre, il se pigmente facilement au contact du thé, du café ou du tabac et devient alors brunâtre.
Le tartre sous-gingival, lui, se développe sous la gencive, dans les poches parodontales qui se créent entre la dent et le tissu gingival. Non visible à l’œil nu, il est généralement découvert lors d’un examen clinique ou radiologique. Sa couleur tend vers le brun foncé voire le vert, car il est mêlé à des pigments sanguins issus des micro-saignements gingivaux. Plus dense et plus adhérent que le tartre supragingival, il abrite des bactéries particulièrement agressives impliquées dans les maladies parodontales.
Sur le plan clinique, le tartre supragingival est surtout responsable de problèmes esthétiques et de mauvaise haleine, même s’il participe à l’inflammation des gencives. Le tartre sous-gingival, en revanche, joue un rôle central dans la destruction progressive de l’os de soutien et dans la mobilité dentaire. C’est pourquoi un simple « nettoyage des dents » ne suffit pas toujours : en présence de tartre sous-gingival, un traitement parodontal spécifique est indispensable pour stabiliser la situation.
Facteurs de risque et prédispositions à l’accumulation de tartre
Pourquoi certaines personnes accumulent-elles du tartre très rapidement alors que d’autres, à hygiène égale, semblent relativement épargnées ? Au-delà du brossage, plusieurs paramètres biologiques et comportementaux influencent fortement la vitesse de formation du tartre dentaire. Comprendre ces facteurs de risque vous permet d’identifier vos propres vulnérabilités et d’adapter vos habitudes pour limiter l’accumulation de dépôts calcifiés.
Composition salivaire et débit de flux salivaire réduit
La salive n’est pas qu’un simple « liquide » qui humidifie la bouche : c’est une solution complexe, riche en protéines, en enzymes et en minéraux, dont la composition varie d’un individu à l’autre. Un taux élevé de calcium, de phosphate ou de bicarbonates favorise la précipitation minérale au sein de la plaque et accélère sa transformation en tartre. À l’inverse, certaines protéines salivaires jouent un rôle protecteur en limitant l’agrégation des cristaux.
Le débit salivaire est également un paramètre clé. En cas de xérostomie (sécheresse buccale), la capacité de la salive à « rincer » mécaniquement les surfaces dentaires diminue, ce qui permet à la plaque dentaire de s’accumuler plus rapidement. De nombreux médicaments (antidépresseurs, anxiolytiques, antihypertenseurs, traitements contre les allergies), des pathologies comme le syndrome de Sjögren, mais aussi le stress chronique ou la respiration buccale peuvent réduire le flux salivaire.
Si vous avez souvent la bouche sèche, la langue qui colle au palais, ou besoin de boire fréquemment la nuit, vous faites probablement partie des profils à risque pour l’accumulation de tartre. Dans ce contexte, des mesures spécifiques – hydratation renforcée, gommes sans sucre, substituts salivaires, consultation médicale pour adapter un traitement – peuvent être envisagées en complément de l’hygiène bucco-dentaire quotidienne.
Alimentation riche en glucides fermentescibles et sucres raffinés
L’alimentation influence directement la quantité et la qualité de la plaque dentaire. Les glucides fermentescibles (saccharose, glucose, fructose, amidons raffinés) servent de substrat énergétique aux bactéries cariogènes comme Streptococcus mutans et Lactobacillus. En métabolisant ces sucres, elles produisent des acides organiques qui abaissent le pH et stimulent la prolifération microbienne. Résultat : la plaque s’épaissit et devient un support idéal pour la minéralisation.
Les aliments collants (bonbons, barres chocolatées, biscuits, fruits secs, céréales sucrées) adhèrent longtemps aux surfaces dentaires, offrant aux bactéries un apport continu en sucres. Les boissons sucrées (sodas, jus de fruits industriels, boissons énergisantes) entretiennent également un bain sucré-acide autour des dents, surtout lorsqu’elles sont consommées en petites gorgées répétées au cours de la journée. Ce mode de consommation favorise à la fois les caries et la formation rapide de tartre.
À l’inverse, une alimentation riche en fibres (fruits frais croquants, légumes, noix) stimule la mastication et la production de salive, participant à un auto-nettoyage mécanique naturel. En espaçant les prises alimentaires, en réservant les produits sucrés aux repas plutôt qu’au grignotage et en se rinçant la bouche à l’eau après les encas sucrés, vous réduisez significativement le potentiel cariogène et tartrogène de votre régime quotidien.
Tabagisme et modification de la flore buccale
Le tabagisme est l’un des principaux facteurs de risque de maladies parodontales et de formation de tartre. La fumée de cigarette modifie l’écosystème buccal à plusieurs niveaux : elle épaissit la couche de plaque dentaire, altère la microcirculation gingivale et favorise l’implantation de bactéries anaérobies responsables de parodontite. De plus, les composés chimiques du tabac se fixent sur les surfaces dentaires et sur le tartre existant, accentuant les colorations brunâtres caractéristiques.
Le tabac a également un effet délétère sur la salive, en réduisant parfois son débit et en modifiant sa composition. La flore buccale se déséquilibre alors au profit de germes plus agressifs, moins sensibles aux défenses naturelles de l’hôte. Paradoxalement, chez les fumeurs, les gencives saignent souvent moins en apparence à cause de la vasoconstriction locale, ce qui peut masquer la gravité de l’inflammation sous-jacente. Vous pouvez donc avoir une parodontite avancée sans symptôme spectaculaire.
Arrêter le tabac ou, au minimum, réduire significativement sa consommation fait partie intégrante de toute stratégie sérieuse de prévention du tartre et de préservation de la santé gingivale. Combiné à des détartrages professionnels plus fréquents et à une hygiène quotidienne rigoureuse, ce changement d’habitude améliore nettement le pronostic parodontal à long terme.
Prédisposition génétique et variations du microbiome oral
Comme pour de nombreuses pathologies chroniques, il existe une part de déterminisme génétique dans la susceptibilité à développer du tartre et des maladies parodontales. Certaines variations génétiques influencent la réponse inflammatoire de l’hôte, la composition de la salive ou encore la structure de l’émail, rendant plus probable l’accumulation de dépôts calcifiés et la progression vers la parodontite. Si plusieurs membres de votre famille ont perdu leurs dents précocement ou souffrent de problèmes gingivaux sévères, une vigilance accrue s’impose.
Parallèlement, le microbiome oral – c’est-à-dire l’ensemble des micro-organismes présents dans la bouche – diffère d’un individu à l’autre. Des études récentes montrent que certaines signatures bactériennes sont associées à une accumulation plus rapide de plaque et de tartre, ainsi qu’à une progression accélérée des lésions parodontales. Ce déséquilibre (dysbiose) peut être entretenu par des facteurs de mode de vie, mais aussi par l’hérédité et l’exposition précoce aux bactéries parentales.
Cela ne signifie pas que le tartre est une fatalité lorsque l’on est « prédisposé », mais plutôt que la prévention doit être plus stricte et les contrôles dentaires plus fréquents. En concertation avec votre chirurgien-dentiste ou votre parodontologue, un protocole personnalisé (brossage renforcé, utilisation quotidienne de brossettes, bains de bouche ciblés, détartrages réguliers) permettra de compenser cette vulnérabilité biologique.
Conséquences cliniques du tartre sur la santé bucco-dentaire
Le tartre dentaire n’est pas un simple « dépôt calcifié » inoffensif : il constitue une véritable plateforme pour les bactéries pathogènes et entretient une inflammation chronique des tissus de soutien de la dent. Plus il reste longtemps en place, plus les dommages sont profonds et difficiles à corriger. De la gingivite superficielle à la parodontite avancée avec mobilité dentaire, il existe tout un continuum de lésions dont le tartre est souvent le détonateur silencieux.
Gingivite marginale et inflammation parodontale
La première conséquence clinique visible de l’accumulation de tartre est la gingivite marginale, c’est-à-dire l’inflammation du rebord gingival entourant les dents. Les toxines bactériennes et les enzymes libérées par le biofilm provoquent une réaction inflammatoire : les gencives deviennent rouges, gonflées, sensibles au toucher et saignent facilement lors du brossage ou du passage du fil dentaire. À ce stade, l’os de soutien n’est pas encore atteint, et les lésions restent réversibles si le traitement est précoce.
Si la gingivite n’est pas prise en charge – détartrage, amélioration de l’hygiène – l’inflammation peut s’étendre progressivement aux tissus plus profonds du parodonte. On parle alors d’inflammation parodontale débutante : des poches gingivales se forment, la jonction entre la dent et la gencive se déplace et crée un espace idéal pour l’accumulation de tartre sous-gingival. Plus ces poches sont profondes, plus le nettoyage domestique devient difficile, créant un véritable cercle vicieux.
Vous remarquez une mauvaise haleine persistante, un goût métallique en bouche ou des saignements quasi quotidiens ? Ce sont des signaux d’alerte qui doivent vous inciter à consulter rapidement. Une gingivite installée depuis plusieurs mois a déjà un fort potentiel évolutif vers des atteintes parodontales plus sévères.
Progression vers la parodontite chronique
La parodontite chronique représente le stade avancé de l’atteinte parodontale. Sous l’effet constant des toxines bactériennes et de la réaction inflammatoire de l’organisme, l’os alvéolaire et le ligament qui ancrent la dent à la mâchoire sont progressivement détruits. Cliniquement, cela se traduit par un approfondissement des poches parodontales (souvent plus de 4 mm), une mobilité dentaire croissante, parfois des abcès parodontaux douloureux et, à terme, la perte de dents pourtant saines sur le plan coronaire.
Le tartre sous-gingival joue ici un rôle central en agissant comme un réservoir permanent de bactéries agressives, notamment des espèces anaérobies telles que Porphyromonas gingivalis, Tannerella forsythia ou Aggregatibacter actinomycetemcomitans. Ces germes sont capables de perturber fortement la réponse immunitaire locale et de détruire les tissus de soutien. La parodontite chronique évolue souvent de manière insidieuse : la douleur n’apparaît que tardivement, lorsque les dégâts sont déjà importants.
Au-delà de la sphère buccale, de nombreuses études ont mis en évidence des liens entre maladies parodontales et pathologies générales : diabète déséquilibré, maladies cardiovasculaires, complications pendant la grossesse, aggravation de maladies respiratoires chroniques. En contrôlant le tartre dentaire et l’inflammation parodontale, vous participez donc aussi à la protection de votre santé globale.
Récession gingivale et exposition radiculaire
Avec le temps, l’inflammation chronique entretenue par le tartre peut provoquer une récession gingivale : la gencive se rétracte progressivement et découvre une partie de la racine de la dent. Visuellement, la dent paraît plus longue, et de petites « marches » peuvent apparaître au niveau du collet. Cette exposition radiculaire est souvent à l’origine d’hypersensibilités dentaires au froid, au chaud, aux aliments acides ou au toucher lors du brossage.
La surface radiculaire, dépourvue d’émail, est plus vulnérable à l’abrasion mécanique et aux attaques acides. Des lésions cervicales non carieuses ou, au contraire, des caries radiculaires peuvent apparaître, rendant les traitements plus complexes. De plus, la récession gingivale peut constituer un véritable handicap esthétique, notamment au niveau du sourire.
Une fois la gencive rétractée, il est rarement possible de revenir à la situation initiale sans recourir à des chirurgies parodontales spécifiques (greffes gingivales, repositionnements). D’où l’importance d’intervenir tôt sur le tartre et l’inflammation, avant que ces séquelles irréversibles ne s’installent. Un brossage trop agressif, avec une brosse dure, peut d’ailleurs potentialiser ces récessions lorsqu’il s’ajoute à une inflammation chronique d’origine tartreuse.
Techniques de détartrage professionnel et leurs protocoles
Lorsqu’il est constitué, le tartre ne peut plus être éliminé par un simple brossage, quelle que soit la qualité de votre technique. Seul un détartrage professionnel, réalisé par un chirurgien-dentiste ou un hygiéniste dentaire, permet de détacher ces dépôts minéralisés de manière sûre et efficace. Différentes technologies et instruments sont aujourd’hui disponibles, souvent utilisés de façon complémentaire pour obtenir un nettoyage complet des surfaces supra- et sous-gingivales.
Détartrage par ultrasons avec insert piézoélectrique
Le détartrage par ultrasons constitue la méthode la plus fréquemment employée en cabinet dentaire. L’appareil, équipé d’un insert piézoélectrique ou magnétostrictif, vibre à haute fréquence (en général entre 25 000 et 35 000 Hz). Ces micro-vibrations, associées à un jet d’eau continu, permettent de fragmenter et de décoller mécaniquement le tartre de la surface dentaire sans altérer l’émail lorsqu’il est correctement utilisé.
Concrètement, le praticien fait glisser délicatement l’insert le long des faces dentaires et au niveau du sillon gingival. Le bruit caractéristique et la sensation de « grattage » peuvent impressionner, mais la procédure est en général indolore, hormis une légère sensibilité chez les patients ayant des collets exposés. L’eau pulvérisée joue un double rôle : refroidir l’insert pour éviter toute surchauffe et évacuer les débris de tartre et de biofilm désorganisés.
Les ultrasons présentent l’avantage d’être rapides, de permettre un accès relativement facile aux zones difficiles d’atteinte et de réduire la fatigue du praticien. Dans certains cas (dents très sensibles, présence de pacemaker non compatible, pathologies spécifiques), l’utilisation des ultrasons peut être adaptée ou complétée par une instrumentation manuelle plus douce.
Curettes manuelles gracey et instrumentation manuelle
Les curettes manuelles, en particulier les curettes Gracey, restent des instruments de référence pour le détartrage fin et le surfaçage radiculaire. Chaque curette est spécifiquement conçue pour une zone de la dentition (faces mésiales, distales, antérieures, postérieures), avec une angulation particulière qui facilite l’adaptation au relief dentaire et radiculaire. Leur tranchant permet de racler et de lisser la surface de la dent, en complément des ultrasons.
Lors d’une séance d’instrumentation manuelle, le praticien applique des mouvements contrôlés, courts et précis, en s’aidant de points d’appui digitaux pour garantir la sécurité des tissus. Ce travail minutieux permet de retirer les résidus de tartre tenaces, notamment sous la gencive, et d’obtenir une surface plus lisse, moins propice à la recolonisation bactérienne. C’est un peu l’équivalent d’un « travail de finition » après un dégrossissage aux ultrasons.
Chez certains patients présentant une hypersensibilité sonore ou tactile, ou dans les zones très délicates (racines fines, furcations), le recours privilégié aux curettes manuelles peut apporter un meilleur confort et une précision accrue. L’association des deux techniques – ultrasonique et manuelle – constitue aujourd’hui le standard de soins dans la plupart des protocoles de détartrage et de traitement parodontal.
Aéropolissage à la poudre de bicarbonate de sodium
L’aéropolissage est une technique complémentaire qui utilise un jet combinant air comprimé, eau et poudre (souvent à base de bicarbonate de sodium ou de glycine) pour éliminer la plaque dentaire, les colorations superficielles et les biofilms résiduels. L’appareil projette cette suspension à haute vitesse sur les surfaces dentaires, permettant un nettoyage doux mais efficace des zones coronaires et parfois des poches peu profondes, selon la poudre utilisée.
Le bicarbonate de sodium, légèrement abrasif, est particulièrement indiqué pour retirer les taches liées au tabac, au café ou au thé et redonner aux dents leur teinte naturelle. Des poudres plus fines, à base de glycine ou d’érythritol, sont préférées pour le nettoyage sous-gingival, car elles respectent davantage les tissus mous. L’aéropolissage est souvent perçu comme plus confortable que le détartrage classique pour les patients sensibles aux sensations de grattage.
Cette technique ne remplace pas le détartrage ultrasonique ou manuel pour l’élimination du tartre dur, mais elle constitue un excellent outil de prophylaxie et de finition. Utilisée régulièrement en complément, elle aide à contrôler la plaque dentaire, à réduire le risque de reformation rapide du tartre et à améliorer l’esthétique du sourire.
Surfaçage radiculaire pour élimination des endotoxines
Lorsque des poches parodontales profondes et du tartre sous-gingival important sont présents, un simple détartrage coronoradiculaire ne suffit plus. Le surfaçage radiculaire, souvent réalisé sous anesthésie locale, vise à éliminer non seulement le tartre, mais également le cément infecté et les endotoxines bactériennes incrustées sur la surface des racines. L’objectif est d’obtenir une racine propre, lisse et biologiquement compatible avec une réattache des tissus gingivaux.
Ce traitement s’effectue quadrant par quadrant (un quart de bouche par séance), à l’aide de curettes manuelles spécifiques et d’inserts ultrasoniques adaptés. Le praticien explore soigneusement la surface radiculaire à l’intérieur des poches, en vérifiant la disparition des irrégularités et des dépôts. Vous pouvez ressentir une légère sensibilité dans les jours qui suivent, le temps que les tissus se réadaptent et que l’inflammation diminue.
Le surfaçage radiculaire constitue l’étape centrale du traitement de la parodontite chronique. Il doit toujours être associé à une amélioration rigoureuse de l’hygiène bucco-dentaire à domicile : sans votre participation active, les poches parodontales se recontaminent rapidement. Des séances de maintenance parodontale régulières (tous les 3 à 6 mois selon les cas) permettront ensuite de stabiliser les résultats obtenus.
Solutions préventives quotidiennes contre la formation du tartre
Si le détartrage professionnel est indispensable pour éliminer le tartre déjà présent, la prévention quotidienne reste votre meilleure arme pour limiter sa reformation. À l’image de l’entretien régulier d’un moteur, une routine d’hygiène bucco-dentaire précise et bien exécutée permet de contrôler la plaque dentaire avant qu’elle n’ait le temps de se minéraliser. Cela passe par un brossage méthodique, un nettoyage interproximal systématique et l’usage raisonné de produits spécifiques.
Brossage selon la méthode BASS modifiée
La méthode BASS modifiée est l’une des techniques de brossage les plus recommandées pour prévenir le tartre et les maladies parodontales, car elle cible précisément la zone critique du sillon gingival. Elle consiste à positionner les brins de la brosse à dents à un angle d’environ 45° par rapport à l’axe de la dent, en dirigeant les poils vers la gencive. De petits mouvements vibratoires horizontaux courts sont ensuite réalisés, sans pression excessive, avant de « balayer » la plaque vers la surface masticatoire.
Ce geste permet aux brins de s’insinuer légèrement sous le rebord gingival, là où la plaque s’accumule en premier et où le tartre supragingival commence à se former. En pratique, chaque secteur dentaire doit être brossé pendant au moins 10 à 15 secondes, la durée totale du brossage étant de deux à trois minutes, deux fois par jour minimum. Une brosse à dents à poils souples, voire extra-souples, est préférable pour préserver l’émail et la gencive.
Une brosse manuelle bien utilisée est aussi efficace qu’une brosse électrique. Toutefois, les brosses électriques rotatives ou soniques peuvent faciliter l’acquisition d’une bonne technique chez les personnes ayant des difficultés motrices ou un manque de régularité. Quelle que soit la brosse choisie, la clé est de suivre une séquence systématique (par exemple, arcade supérieure externe, puis interne, puis arcade inférieure) pour ne négliger aucune surface.
Dentifrices antitartre au pyrophosphate et zinc citrate
En complément de la technique de brossage, le choix du dentifrice peut aider à ralentir la minéralisation de la plaque dentaire. Les dentifrices dits « antitartre » contiennent généralement des agents comme les pyrophosphates ou le zinc citrate, qui agissent comme des séquestrants de calcium. En se liant aux ions calcium salivaires, ils réduisent la quantité de minéraux disponibles pour la précipitation au sein du biofilm.
Le pyrophosphate inhibe ainsi la croissance des cristaux d’hydroxyapatite, tandis que le zinc possède également une action antibactérienne et anti-odeur intéressante. Combinés au fluor (sous forme de fluorure de sodium ou de monofluorophosphate), ces dentifrices contribuent à la fois à la prévention des caries et à la limitation de la formation du tartre. Ils ne remplacent pas le détartrage, mais peuvent espacer la vitesse de reformation entre deux séances professionnelles.
Si vous êtes particulièrement sujet au tartre, votre chirurgien-dentiste ou votre pharmacien peut vous orienter vers une formule adaptée à votre sensibilité dentaire et gingivale. Comme pour tout produit d’hygiène, la régularité d’utilisation est plus importante que la promesse marketing : un dentifrice antitartre n’aura d’effet que s’il est utilisé correctement, deux fois par jour, dans le cadre d’une routine complète.
Fil dentaire et brossettes interdentaires pour espaces interproximaux
La majorité des caries et des inflammations gingivales débute dans les espaces interdentaires, là où les poils de la brosse atteignent difficilement. Sans nettoyage spécifique de ces zones, la plaque dentaire persiste et se minéralise très rapidement en tartre, surtout chez les personnes à salive riche en minéraux. Le recours quotidien au fil dentaire ou aux brossettes interdentaires est donc essentiel pour une prévention efficace.
Le fil dentaire est particulièrement adapté aux espaces serrés, typiques des dents antérieures. Il doit être glissé délicatement entre les dents, puis épousé contre chaque face dentaire en formant un « C », en effectuant des mouvements verticaux doux de haut en bas. Les brossettes interdentaires, disponibles en plusieurs diamètres, conviennent mieux aux espaces plus ouverts et aux patients présentant déjà une perte osseuse ou des récessions gingivales.
Votre chirurgien-dentiste ou votre hygiéniste peut vous aider à choisir la taille et la technique adaptées à votre dentition. Intégrer ce geste dans votre routine du soir, avant le brossage, permet de désorganiser la plaque dentaire interproximale et de rendre l’action du dentifrice et du brossage plus efficace. Quelques minutes supplémentaires par jour suffisent pour réduire drastiquement le risque de tartre dans ces zones critiques.
Bains de bouche à la chlorhexidine et agents antiseptiques
Les bains de bouche antiseptiques peuvent constituer un complément intéressant dans certaines situations : gingivite active, période post-détartrage, port d’appareils orthodontiques, prédisposition parodontale marquée. La chlorhexidine, molécule de référence en odontologie, présente une forte activité antibactérienne et une substantivité élevée, c’est-à-dire qu’elle reste active plusieurs heures après le rinçage en se fixant sur les tissus buccaux.
Utilisée en cure courte (en général 1 à 2 semaines, selon la prescription), la chlorhexidine permet de réduire significativement la charge bactérienne, de contrôler l’inflammation gingivale et, indirectement, de limiter la formation de plaque et de tartre. Toutefois, un usage prolongé peut entraîner des colorations brunes transitoires des dents et de la langue, ainsi qu’une altération du goût. C’est pourquoi ces bains de bouche doivent être utilisés sous contrôle professionnel et non en automédication prolongée.
Pour un usage quotidien au long cours, des bains de bouche plus doux, à base d’huiles essentielles, de fluor ou de composés d’ammonium quaternaire, peuvent être préférés. Ils contribuent à rafraîchir l’haleine, à réduire la plaque et à soutenir la santé gingivale, sans remplacer les gestes mécaniques de brossage et de nettoyage interdentaire, qui restent la pierre angulaire de la prévention du tartre.
Fréquence recommandée des contrôles et prophylaxie professionnelle
Même avec une hygiène bucco-dentaire irréprochable, il est impossible d’éliminer 100 % de la plaque dentaire et d’empêcher totalement la formation de tartre. Des contrôles réguliers chez le chirurgien-dentiste jouent donc un rôle crucial pour détecter précocement les dépôts, les éliminer et prévenir l’évolution vers des pathologies plus sévères. Mais à quel rythme se faire suivre ?
Pour un adulte en bonne santé, sans facteur de risque particulier et présentant peu de tartre, un examen de contrôle et un détartrage professionnel sont généralement recommandés tous les 12 mois. Ce rendez-vous permet de réaliser un bilan complet (dents, gencives, articulations temporo-mandibulaires, muqueuses) et de mettre à jour les conseils d’hygiène personnalisés. Le praticien peut également repérer d’éventuelles caries débutantes ou lésions parodontales silencieuses.
Chez les patients à risque – fumeurs, diabétiques, personnes présentant une maladie parodontale déjà diagnostiquée, xérostomie, traitements médicamenteux lourds, femmes enceintes, porteurs de prothèses ou d’appareils orthodontiques –, la fréquence des séances de prophylaxie professionnelle est souvent augmentée à tous les 3 à 6 mois. Ces visites de maintenance permettent de contrôler l’état des poches, de retirer le tartre naissant et de renforcer la motivation à l’hygiène.
La prophylaxie professionnelle ne se limite pas au détartrage : elle comprend également l’aéropolissage, l’application éventuelle de vernis fluorés, la vérification des points de contact et de l’occlusion, ainsi qu’un temps d’éducation thérapeutique. Votre rôle est central dans ce processus : en appliquant au quotidien les recommandations données et en respectant les rendez-vous de suivi, vous transformez le détartrage ponctuel en véritable stratégie de prévention à long terme. Un sourire sain se construit ainsi, pas à pas, entre la maison et le cabinet dentaire.