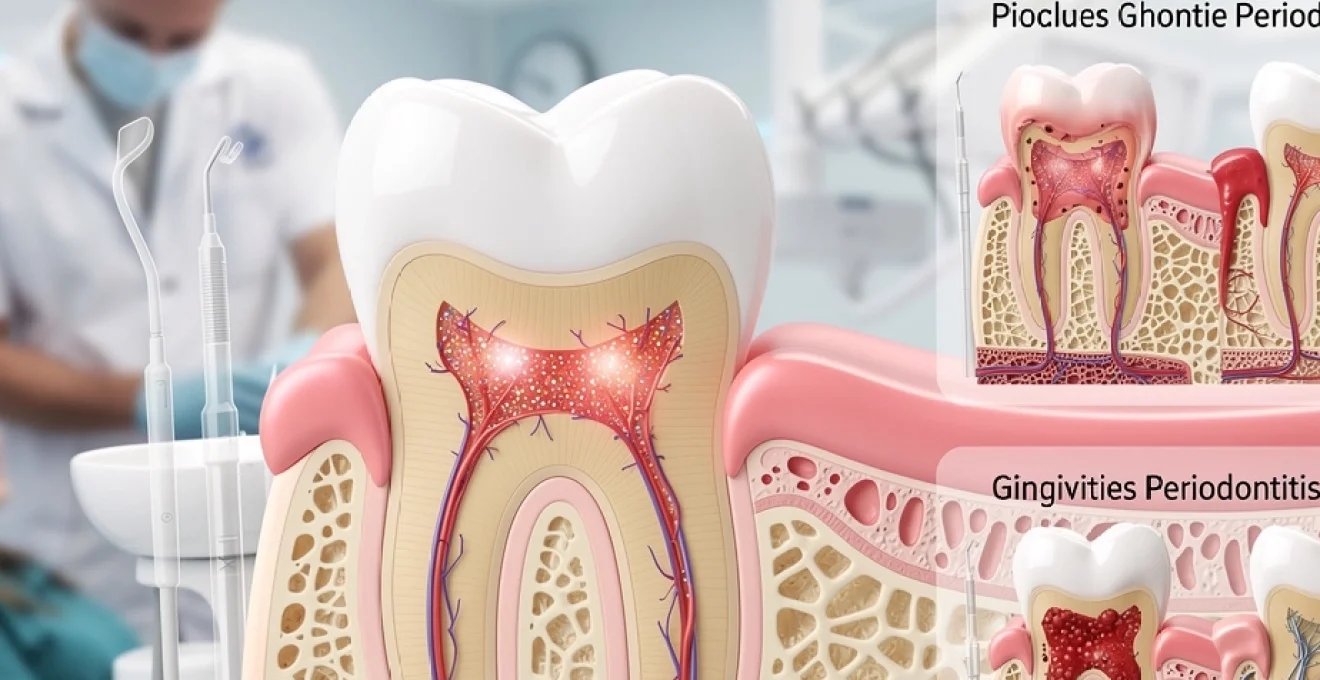
Les tissus parodontaux constituent l’architecture fondamentale qui maintient chaque dent en place et assure sa stabilité fonctionnelle. Cette structure complexe, souvent méconnue du grand public, représente pourtant l’un des systèmes les plus sophistiqués de l’organisme humain. Le parodonte englobe l’ensemble des tissus de soutien dentaire, incluant la gencive, le ligament alvéolo-dentaire, le cément radiculaire et l’os alvéolaire.
Ces composants travaillent en synergie pour maintenir l’intégrité dentaire face aux contraintes mécaniques quotidiennes exercées lors de la mastication, de la déglutition et de l’expression orale. Leur rôle dépasse largement la simple fonction de support : ils constituent une barrière protectrice contre les agressions bactériennes et participent activement aux mécanismes de régénération tissulaire. La compréhension de ces mécanismes s’avère cruciale pour appréhender l’importance d’une hygiène bucco-dentaire rigoureuse et anticiper les conséquences des pathologies parodontales sur la santé globale.
Anatomie structurelle du parodonte et ses composants tissulaires
Le parodonte représente un ensemble tissulaire hautement organisé dont la complexité anatomique révèle l’importance cruciale dans le maintien de la stabilité dentaire. Cette architecture sophistiquée se compose de quatre éléments distincts mais interdépendants, chacun contribuant de manière spécifique à la fonction globale de soutien et de protection des dents.
Gencive libre et attachée : caractéristiques histologiques et fonctions protectrices
La gencive constitue la première ligne de défense du parodonte, se divisant en deux zones distinctes aux propriétés histologiques spécifiques. La gencive libre, mobile et non adhérente à l’os sous-jacent, forme un manchon autour du collet dentaire et crée le sillon gingivo-dentaire. Cette structure particulière permet une certaine mobilité nécessaire aux mouvements physiologiques tout en maintenant une étanchéité relative. L’épithélium de jonction, structure unique dans l’organisme, assure l’adhésion entre la gencive et la surface dentaire par l’intermédiaire d’hémidesmosomes spécialisés.
La gencive attachée, fermement liée au périoste de l’os alvéolaire, présente une surface kératinisée résistante aux contraintes mécaniques. Cette kératinisation particulière, similaire à celle de la peau mais adaptée au milieu buccal humide, confère une résistance exceptionnelle aux agressions physiques et chimiques. Les fibres de collagène de type I et III s’organisent en faisceaux denses, créant une trame structurelle robuste capable de résister aux forces de traction exercées lors des mouvements masticatoires.
Ligament alvéolo-dentaire : fibres de sharpey et mécanismes d’ancrage radiculaire
Le ligament parodontal représente l’élément le plus dynamique du parodonte, assurant l’ancrage de la dent dans son alvéole osseuse tout en permettant une micromobilité physiologique essentielle. Les fibres de Sharpey, composées principalement de collagène de type I, s’insèrent perpendiculairement dans le cément radiculaire d’une part et dans l’os alvéolaire d’autre part. Cette disposition particulière crée un système d’amortissement sophistiqué qui distribue les forces occlusales de manière homogène sur l’ensemble de la surface radiculaire.
L’organisation spatiale de ces fib
res crée une interface élastique entre la dent et l’os, comparable à un système de ressorts microscopiques. Au niveau histologique, le ligament alvéolo-dentaire renferme également des fibroblastes très actifs, des cellules mésenchymateuses, des ostéoblastes et des cémentoblastes qui assurent en permanence le renouvellement des fibres et la réparation des microtraumatismes. Cette densité cellulaire élevée explique sa capacité de remodelage rapide, notamment lors de traitements orthodontiques où les forces appliquées doivent être finement contrôlées pour ne pas dépasser les capacités d’adaptation du parodonte.
Cément radiculaire : composition minérale et processus de reminéralisation
Le cément radiculaire est un tissu minéralisé, analogue à l’os mais dépourvu de système vasculaire propre. Il recouvre la totalité de la surface radiculaire et offre un support d’ancrage aux fibres de Sharpey issues du ligament parodontal. Sa matrice organique est composée majoritairement de fibres de collagène de type I, immergées dans une phase minérale formée essentiellement d’hydroxyapatite. Cette combinaison assure à la fois rigidité mécanique et capacité d’intégration des fibres ligamentaires.
On distingue le cément acellulaire primaire, situé surtout au tiers cervical de la racine, et le cément cellulaire secondaire, plus abondant au niveau apical et dans les zones de réparation. Le cément acellulaire joue un rôle clé dans l’ancrage initial des dents, tandis que le cément cellulaire participe davantage aux processus de réparation et d’adaptation fonctionnelle. Même si le cément ne se régénère pas aussi facilement que l’os, il présente une certaine capacité de reminéralisation et de réparation grâce à l’activité des cémentoblastes et des cellules du ligament parodontal, particulièrement après un traitement parodontal ou orthodontique modéré.
Os alvéolaire : remodelage osseux et architecture trabéculaire
L’os alvéolaire constitue la composante osseuse du parodonte et forme les parois de l’alvéole dentaire. Il se caractérise par une double organisation : une corticale dense, appelée lame cribriforme ou os fasciculé, et un réseau interne trabéculaire plus lâche. Cette architecture trabéculaire permet de répartir et de dissiper les forces masticatoires en profondeur, à la manière d’une armature de pont capable d’absorber des charges variables sans se rompre. En conditions physiologiques, l’os alvéolaire se renouvelle en permanence, sous l’effet combiné des ostéoclastes (résorption) et des ostéoblastes (formation).
Ce remodelage osseux est étroitement régulé par les contraintes mécaniques transmises par le ligament parodontal, mais aussi par des facteurs hormonaux et inflammatoires. En cas de surcharge occlusale chronique ou de maladie parodontale, l’équilibre entre résorption et formation osseuse se rompt, entraînant une perte osseuse verticale ou horizontale. À l’inverse, dans un environnement sain et fonctionnel, l’os alvéolaire s’adapte continuellement, renforçant les zones soumises à des charges modérées et préservant ainsi la stabilité de l’ancrage dentaire sur le long terme.
Mécanismes physiologiques de soutien et de stabilisation dentaire
Les tissus parodontaux ne se contentent pas de maintenir passivement la dent dans l’os ; ils orchestrent une véritable mécanique d’adaptation fine aux contraintes du quotidien. À chaque mastication, déglutition ou serrement réflexe, le parodonte absorbe, répartit et transmet les forces, tout en informant le système nerveux central de la position exacte de chaque dent. Comprendre ces mécanismes permet de mieux mesurer l’impact d’un déséquilibre occlusal ou d’une maladie parodontale sur l’ensemble de la fonction masticatoire.
Distribution des forces occlusales par le ligament parodontal
Le ligament parodontal joue le rôle d’amortisseur principal entre la racine et l’os alvéolaire. Les faisceaux de fibres de collagène y sont orientés selon différents plans (horizontaux, obliques, apicaux, interradiculaires), ce qui permet de transformer les forces verticales de mastication en forces plus obliques et réparties. Cette redistribution des forces occlusales limite les pics de pression localisés qui pourraient otherwise fissurer l’os ou léser le cément. L’on peut comparer ce système à une suspension automobile sophistiquée, qui filtre les chocs de la route pour préserver le châssis.
En situation idéale, chaque dent supporte des forces cohérentes avec sa morphologie (incisives pour la coupe, molaires pour le broyage) et la charge est répartie entre plusieurs unités dentaires. Lorsque certaines dents sont absentes ou mal positionnées, le schéma de distribution des forces occlusales est modifié, ce qui surcharge localement le ligament parodontal et l’os alvéolaire. À long terme, cette surcharge peut favoriser la résorption osseuse, l’élargissement de l’espace desmodontal et l’apparition d’une mobilité dentaire pathologique.
Proprioception parodontale et réflexes neuromusculaires masticatoires
Au-delà de son rôle mécanique, le ligament parodontal est richement innervé par des mécano-récepteurs sensibles à l’étirement et à la pression. Ces récepteurs assurent la proprioception parodontale, c’est-à-dire la perception fine de la position et des contacts des dents. Grâce à ces capteurs, nous sommes capables de détecter un grain de sable ou un cheveu coincé entre deux dents, alors même que sa taille est minime. Les informations envoyées au système nerveux central déclenchent en retour des réflexes neuromusculaires adaptés, comme l’inhibition de la fermeture brutale des mâchoires ou la modulation de la force masticatoire.
Cette boucle réflexe contribue à protéger les tissus parodontaux contre les surcharges brusques et les traumatismes occlusaux. En cas de perte de nombreux récepteurs (par exemple, après une résorption importante du ligament parodontal dans la parodontite), cette finesse de contrôle diminue. Le risque de microtraumatismes répétés augmente, accélérant encore la dégradation des tissus de soutien. C’est aussi la raison pour laquelle les restaurations prothétiques doivent être soigneusement ajustées : un contact trop précoce ou mal réparti peut perturber ces réflexes et sursolliciter le parodonte.
Vascularisation gingivale et circulation du fluide creviculaire
La gencive et le ligament parodontal bénéficient d’un réseau vasculaire dense, provenant à la fois des artères alvéolaires, du périoste et de la muqueuse buccale adjacente. Cette vascularisation assure l’apport en nutriments et en oxygène nécessaires au renouvellement des cellules épithéliales et conjonctives. Elle permet aussi une réponse immunitaire rapide en cas d’agression bactérienne, grâce au recrutement de leucocytes et de médiateurs de l’inflammation. Le flux sanguin parodontal est ainsi un élément clé de la défense locale et de la réparation tissulaire.
Au niveau du sillon gingival, un fluide spécifique, appelé fluide créviculaire, est sécrété en faible quantité. Ce fluide, qui augmente en cas d’inflammation, contient des anticorps, des enzymes et des facteurs immunitaires qui participent activement à la neutralisation des bactéries. On peut le considérer comme un « film de protection » dynamique, renouvelé en continu. Toutefois, lorsque l’inflammation devient chronique, la composition de ce fluide se modifie, reflétant la présence accrue de médiateurs inflammatoires et d’enzymes de dégradation, ce qui contribue alors à la destruction progressive des tissus parodontaux.
Régénération cellulaire des fibroblastes parodontaux
Les fibroblastes parodontaux constituent l’ossature cellulaire du ligament et du tissu conjonctif gingival. Ils synthétisent en permanence le collagène, les glycosaminoglycanes et les autres composants de la matrice extracellulaire, assurant ainsi le maintien de la résistance mécanique des tissus. Leur capacité de prolifération et de remodelage est remarquable : en réponse aux microtraumatismes quotidiens, ils réorganisent les faisceaux de fibres pour adapter la structure du ligament aux nouvelles contraintes fonctionnelles.
Dans des conditions pathologiques, comme la parodontite, cette régénération cellulaire est perturbée par la présence de médiateurs inflammatoires et d’enzymes protéolytiques qui dégradent le collagène plus rapidement qu’il n’est synthétisé. Les approches thérapeutiques modernes en parodontie cherchent à stimuler ces fibroblastes, notamment via les greffes tissulaires, les biomatériaux et parfois les facteurs de croissance. L’objectif est de recréer un environnement propice à une régénération parodontale plutôt qu’à une simple cicatrisation, afin de restaurer au mieux la fonction de soutien d’origine.
Barrière de protection contre les agressions bactériennes
Les tissus parodontaux forment une véritable barrière biologique entre l’environnement buccal, riche en bactéries, et les structures profondes de l’organisme. L’épithélium gingival, notamment au niveau du sillon et de l’épithélium de jonction, agit comme un joint d’étanchéité autour de la dent. Ses cellules étroitement unies et son renouvellement rapide limitent la pénétration des agents pathogènes vers les tissus profonds. En parallèle, la salive, le fluide créviculaire et le biofilm buccal équilibré participent à la régulation de l’écosystème microbien.
Lorsque l’hygiène bucco-dentaire est insuffisante, la plaque dentaire s’épaissit et se colonise par des bactéries de plus en plus pathogènes. Ces bactéries produisent des toxines et des enzymes capables de franchir la barrière épithéliale et de déclencher une réponse inflammatoire dans le tissu conjonctif sous-jacent. Si cette réponse reste modérée et bien contrôlée, elle permet d’éliminer l’agression. Mais si elle devient chronique, elle se transforme en véritable double tranchant : les mêmes médiateurs inflammatoires qui défendent l’organisme contribuent également à la destruction du collagène, du cément et de l’os alvéolaire.
C’est pourquoi la santé parodontale repose autant sur le contrôle de la charge bactérienne (brossage, fil ou brossettes interdentaires, détartrages réguliers) que sur la qualité de la réponse immunitaire de l’hôte. Vous l’aurez compris : maintenir cette barrière de protection intacte ne se limite pas à éviter le saignement des gencives, c’est aussi une manière de prévenir la diffusion systémique de médiateurs inflammatoires et de bactéries vers le reste de l’organisme.
Pathologies parodontales et conséquences sur l’intégrité dentaire
Lorsque l’équilibre délicat entre microbiote buccal, tissus parodontaux et réponse immunitaire est rompu, des pathologies parodontales peuvent s’installer. Ces maladies, souvent lentes et silencieuses, altèrent progressivement les tissus de soutien jusqu’à compromettre la stabilité des dents. Comprendre leurs mécanismes et leurs signes d’alerte est essentiel pour intervenir précocement et préserver le capital dentaire tout au long de la vie.
Gingivite marginale chronique et inflammation des tissus de soutien
La gingivite marginale chronique représente le stade initial des maladies parodontales. Elle se manifeste par une inflammation limitée au tissu gingival, sans atteinte de l’os alvéolaire ni du ligament parodontal. Cliniquement, on observe des gencives rouges, légèrement œdématiées, qui saignent facilement au brossage ou au passage du fil dentaire. Beaucoup de patients ont tendance à minimiser ce saignement, alors qu’il s’agit du premier signal d’alarme d’un déséquilibre entre plaque bactérienne et mécanismes de défense de l’hôte.
Sur le plan histologique, la gingivite se caractérise par une infiltration de cellules inflammatoires (lymphocytes, plasmocytes, neutrophiles) dans le tissu conjonctif sous-jacent, accompagnée d’une vasodilatation et d’une augmentation du fluide créviculaire. À ce stade, les tissus de soutien profonds ne sont pas encore détruits, ce qui rend la situation entièrement réversible. Un renforcement de l’hygiène bucco-dentaire, associé à un détartrage professionnel, permet généralement de restaurer une gencive rose, ferme et non hémorragique en quelques semaines.
Parodontite agressive généralisée : destruction des fibres collagéniques
Lorsque l’inflammation dépasse le cadre de la gencive et s’étend aux tissus de soutien profonds, on parle de parodontite. Dans certaines formes, dites agressives, la destruction tissulaire est rapide et disproportionnée par rapport à la quantité de plaque présente. Ces formes touchent souvent des adultes jeunes, voire des adolescents, et présentent une composante génétique et immunitaire marquée. Les fibres de collagène du ligament parodontal sont alors progressivement détruites, entraînant une perte d’attache clinique et une résorption osseuse significative en peu de temps.
Cliniquement, la parodontite agressive généralisée se traduit par des poches parodontales profondes, une mobilité dentaire précoce et parfois des migrations dentaires. Sans traitement adapté, le risque de perte de plusieurs dents avant 40 ans est réel. Le diagnostic repose sur un bilan parodontal complet (sondage, radiographies) et, dans certains cas, sur des analyses microbiologiques ou génétiques. La prise en charge associe un assainissement mécanique rigoureux (détartrage-surfaçage), une optimisation de l’hygiène bucco-dentaire et, souvent, un support antibiotique ciblé pour réduire les bactéries parodontopathogènes les plus agressives.
Récession gingivale et exposition radiculaire pathologique
La récession gingivale correspond à une migration apicale de la marge gingivale, mettant à nu une partie de la racine. Elle peut être d’origine traumatique (brossage trop vigoureux, piercing oral, frein labial trop bas) ou associée à une maladie parodontale. Au-delà de la dimension esthétique, cette exposition radiculaire induit souvent une hypersensibilité au chaud, au froid et aux aliments acides, ainsi qu’un risque accru de caries radiculaires, le cément étant moins résistant aux attaques acides que l’émail.
Du point de vue parodontal, la récession témoigne parfois d’une perte de tissu de soutien au niveau vestibulaire, avec un amincissement marqué de la gencive et de la corticale osseuse. Plus on attend, plus la correction chirurgicale éventuelle devient complexe. Selon l’ampleur de la récession, le biotype gingival et les attentes esthétiques du patient, des techniques de chirurgie plastique parodontale (greffe de tissu conjonctif, lambeaux déplacés coronaires) peuvent être proposées pour recouvrir partiellement ou totalement la racine exposée et renforcer la gencive marginale.
Mobilité dentaire progressive et perte d’attache clinique
La mobilité dentaire représente l’une des conséquences les plus parlantes, mais aussi les plus tardives, des atteintes parodontales. Elle résulte de la combinaison de plusieurs facteurs : destruction des fibres de collagène du ligament parodontal, élargissement de l’espace desmodontal, résorption de l’os alvéolaire et parfois surcharge occlusale. Au début, cette mobilité reste discrète et n’est observable que par le praticien. À un stade avancé, le patient perçoit lui-même un « jeu » dans ses dents, parfois accompagné de gêne à la mastication ou de migrations dentaires.
La perte d’attache clinique, mesurée lors du sondage parodontal, reflète l’ampleur de la destruction des tissus de soutien. Plus cette perte est importante, plus le pronostic de la dent est réservé. Néanmoins, une prise en charge parodontale bien conduite permet souvent de stabiliser la maladie, de réduire la mobilité et de prolonger la vie des dents concernées. Dans certains cas, des attelles de contention peuvent être mises en place pour solidariser plusieurs dents et répartir les forces, en complément du traitement étiologique et d’un ajustement occlusal minutieux.
Thérapeutiques parodontales et restauration des tissus de soutien
Les traitements parodontaux visent à contrôler l’infection bactérienne, à réduire l’inflammation et, dans la mesure du possible, à restaurer les tissus de soutien altérés. La stratégie thérapeutique est toujours individualisée, en fonction du stade de la maladie, des facteurs de risque (tabac, diabète, stress) et des attentes fonctionnelles et esthétiques du patient. Vous vous demandez peut-être jusqu’où il est possible de « récupérer » ce qui a été perdu ? La réponse dépend largement de la précocité du diagnostic et de la qualité du suivi à long terme.
La première étape, dite phase étiologique ou non chirurgicale, repose sur l’enseignement d’une hygiène bucco-dentaire rigoureuse et sur un détartrage-surfaçage radiculaire méticuleux. Cette intervention, réalisée sous anesthésie locale, permet d’éliminer la plaque et le tartre situés sous la gencive et d’assainir les surfaces radiculaires. Dans certaines situations, un traitement antibiotique local ou général peut être associé, en particulier dans les formes agressives ou réfractaires. Après 6 à 12 semaines, une réévaluation clinique permet de mesurer la diminution des poches, l’arrêt du saignement et l’amélioration de la stabilité dentaire.
Lorsque des poches profondes persistent malgré un assainissement optimal, une phase chirurgicale peut être indiquée. Les techniques de chirurgie parodontale d’accès (lambeaux) offrent une meilleure visibilité pour compléter le surfaçage et remodeler les tissus. Dans des cas sélectionnés, des procédures régénératrices (greffes osseuses, biomatériaux, membranes de régénération tissulaire guidée) sont mises en œuvre pour tenter de reconstituer partiellement l’os et le ligament détruits. Enfin, la maintenance parodontale constitue la clé du succès à long terme : des visites de contrôle tous les 3 à 6 mois permettent de maintenir un faible niveau de plaque, de dépister rapidement toute récidive et d’ajuster les conseils d’hygiène selon l’évolution de la situation.
Corrélations entre santé parodontale et maladies systémiques
Depuis une vingtaine d’années, de nombreuses études ont mis en lumière des liens étroits entre maladies parodontales et santé générale. La bouche n’est pas un système isolé : lorsqu’une inflammation chronique s’installe au niveau du parodonte, des bactéries et des médiateurs inflammatoires (cytokines, protéines de phase aiguë) peuvent passer dans la circulation sanguine. Ils contribuent alors à augmenter la charge inflammatoire globale de l’organisme, avec des répercussions potentielles sur divers organes et systèmes.
Les liens les mieux documentés concernent le diabète, les maladies cardiovasculaires et certaines complications de la grossesse. Chez les personnes diabétiques, par exemple, la maladie parodontale est considérée comme la 6e complication du diabète. Un diabète mal équilibré aggrave l’inflammation parodontale, tandis qu’une parodontite active rend plus difficile le contrôle glycémique en augmentant la résistance à l’insuline. Plusieurs travaux ont montré qu’un traitement parodontal bien mené peut améliorer modestement mais significativement certains paramètres glycémiques, soulignant le caractère bidirectionnel de cette relation.
Du côté cardiovasculaire, la parodontite est associée à un risque accru d’athérosclérose, d’infarctus du myocarde et d’accident vasculaire cérébral. Les mécanismes invoqués incluent la diffusion de bactéries buccales dans la circulation, l’activation de la coagulation et la majoration de l’inflammation systémique. Chez la femme enceinte, une maladie parodontale non contrôlée est corrélée à une augmentation du risque de naissance prématurée et de faible poids de naissance. Sans prétendre que la parodontite est la cause unique de ces pathologies, il est désormais admis qu’elle constitue un facteur contributif qu’il est pertinent de prendre en compte.
En pratique, cela signifie qu’un suivi parodontal régulier s’inscrit dans une démarche globale de santé. Si vous êtes diabétique, fumez, présentez des antécédents cardiovasculaires ou envisagez une grossesse, informer votre chirurgien-dentiste de ces éléments permet d’adapter la fréquence de vos contrôles et l’intensité des mesures préventives. Prendre soin de vos tissus parodontaux revient ainsi à protéger non seulement vos dents, mais aussi votre équilibre général, illustrant parfaitement le lien étroit entre santé bucco-dentaire et santé systémique.